Médicos oftalmólogos e IA: poderosa alianza contra la ceguera
septiembre 29, 2025
Por Roberto Borrone.
Día Mundial de la Visión. Se celebra el segundo jueves de octubre, para contribuir a la toma de conciencia sobre las enfermedades que pueden causar discapacidad visual, muchas de ellas prevenibles o tratables cuando el diagnóstico es precoz
.
“La Inteligencia artificial (IA) no reemplazará a los médicos, pero los médicos que la usen reemplazarán a quienes no la utilicen” (Eric Topol). El doctorr Roger Zaldívar ha destacado el concepto de “inteligencia aumentada” y la sinergia entre la IA y los médicos oftalmólogos que mejora y amplifica determinadas capacidades cognitivas. Concretamente en oftalmología la capacidad diagnóstica mediante el procesamiento de imágenes (tan vastamente utilizadas en nuestra especialidad) ya ha llegado a niveles de sensibilidad y especificidad asombrosos (del 80 al 95 %). Esto se aplica en imágenes de la retina para detectar lesiones generadas por la diabetes; también en imágenes del nervio óptico para detectar precozmente lesiones por glaucoma; en la integración de imágenes de tumores orbitarios, lo que permite detectar patrones de benignidad o malignidad y delimitarlos para una planificación quirúrgica precisa; también se aplica IA para la detección y predicción de progresión de la degeneración macular relacionada con la edad; para la detección y la clasificación de la retinopatía del prematuro y para evaluar lentes intraoculares y dimensiones oculares internas (entre otras aplicaciones).
El segundo jueves de octubre de cada año se celebra el “Día mundial de la visión”. Esa fecha fue dispuesta por la Organización Mundial de la Salud (OMS) conjuntamente con la Agencia Internacional de Prevención de la Ceguera (www.iapb.org). Su objetivo es contribuir a la toma de conciencia de las múltiples enfermedades que pueden generar ceguera o discapacidad visual, muchas de las cuales (80%) pueden prevenirse o son pasibles de tratamiento cuando el diagnóstico es precoz.
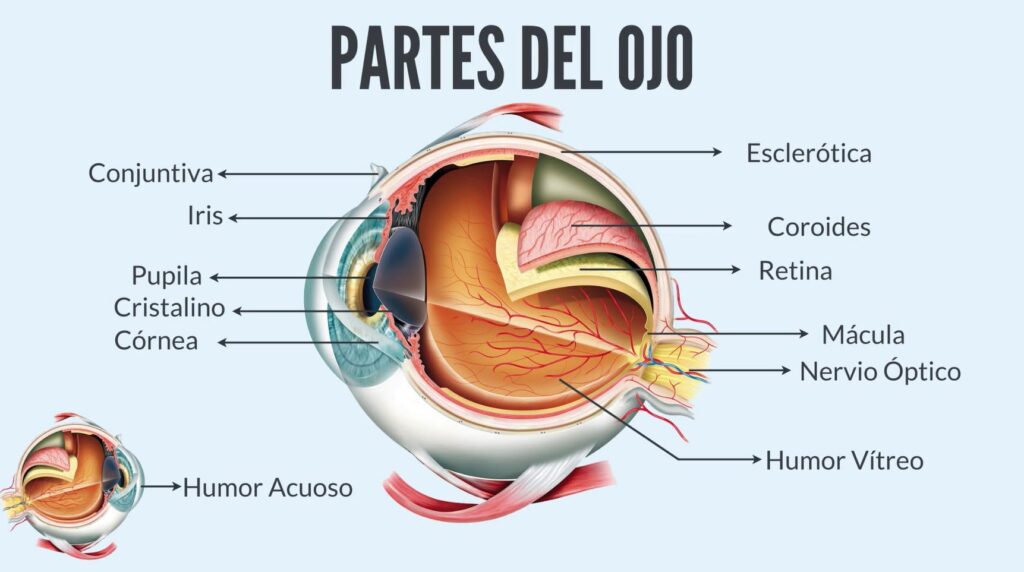
Es importante conocer cuál es el cronograma de exámenes oftalmológicos indispensables a lo largo de la vida. La Sociedad Argentina de Oftalmología Infantil (SAOI) ofrece una excelente información en las redes. En los recién nacidos se debe efectuar una evaluación oftalmológica para -entre otros objetivos- prevenir la conjuntivitis neonatal, y realizar la prueba del “reflejo rojo pupilar” para descartar la presencia de opacidades que impidan la llegada de un estímulo visual nítido a la retina del neonato (por ejemplo, cataratas congénitas).
En los neonatos prematuros un médico oftalmólogo especialmente entrenado debe realizar un examen de la retina para detectar una patología denominada “retinopatía del prematuro” (ROP). Los prematuros de riesgo son todos los recién nacidos con un peso al nacer igual o menor a 1.500 gramos; todos los recién nacidos con una edad gestacional de 32 semanas o menor, y recién nacidos que al nacer presenten una evolución clínica inestable, incluidos aquellos que requieren apoyo cardiorrespiratorio o que presenten factores de riesgo como la necesidad de oxigenoterapia, retardo del crecimiento intra y extrauterino, transfusiones, infecciones, entre otros. Ningún neonato prematuro debe egresar de las unidades de neonatología sin evaluación oftalmológica. Estos controles de la retina deben continuar periódicamente luego del alta de internación a cargo de un médico oftalmólogo especialmente entrenado.
Siguiendo con el cronograma de control de niños sin patología ocular, los controles oftalmológicos durante el primer año de vida, luego de la evaluación al nacer, se deben efectuar a los 3 meses, a los 6 y a los 12 meses. Preferentemente deben ser realizados por un oftalmólogo infantil quien efectuará un examen de la retina bajo dilatación pupilar a los efectos de descartar la presencia de diversas patologías como por ejemplo un retinoblastoma (tumor ocular maligno más frecuente en los niños).
Respecto de los controles en edad preescolar y escolar, se debe efectuar una evaluación oftalmológica a los 3 y otra a los 5 años de edad. Luego los exámenes se deben reiterar cada 2 años.
En estas edades entra en escena una enfermedad que requiere especial atención: la miopía. Un ojo con miopía es un ojo enfermo en su estructura y en su función. En los pacientes miopes es mayor la frecuencia de desprendimiento de retina y tienen, además, un riesgo aumentado de padecer glaucoma (hipertensión ocular con riesgo de ceguera). También en ellos es mayor la posibilidad de padecer visión subnormal generada por una enfermedad de la parte central de la retina denominada maculopatía miópica y, además, tienen incrementada la posibilidad de padecer cataratas a una edad inferior a la habitual.
.
La prevalencia de miopía en el mundo se está acelerando y las previsiones, de seguir la curva actual, es que en 2050 el 50 % de la población mundial padezca miopía. La novedad es que se han desarrollado en los últimos años alternativas terapéuticas y recomendaciones de estilo de vida para atenuar el avance de la miopía en los niños. Estos, cuando hay antecedentes familiares de miopía deben ser particularmente controlados. Una recomendación es impedir totalmente el tiempo de exposición a pantallas durante los 2 primeros años de vida y limitarlo drásticamente hasta los 5 años de edad (1 hora por día). Otra recomendación importante es realizar actividades al aire libre o exposición a la luz natural al menos 2 horas por día (esto inhibe o enlentece el aumento de la miopía). En cuanto al tratamiento en los niños con factores de riesgo y evidencias de progresión de la miopía las opciones son, por un lado, farmacológicas mediante gotas oftálmicas de atropina muy diluida y, un reciente desarrollo que consiste en anteojos o lentes de contacto especiales con desenfoque periférico. Estos tratamientos deben ser realizados bajo la prescripción y supervisión de un médico oftalmólogo infantil.
Respecto de los controles oftalmológicos en adultos, para quienes no tengan síntomas ni factores de riesgo, se debe efectuar un examen oftalmológico realizado por un médico oftalmólogo al menos cada 2 años. A partir de los 40 años de edad comienzan las dificultades en la lectura (presbicia). Estos controles son una excelente oportunidad para descartar que el paciente padezca glaucoma (aumento de la presión ocular que si no se controla, es una causa de ceguera irreversible). Para quienes tiene síntomas visuales ó factores de riesgo por enfermedades oculares ó sistémicas, es necesario efectuar un examen oftalmológico de inmediato, a cualquier edad. Los factores de riesgo incluyen, entre otros, diabetes; hipertensión arterial, enfermedades inmunológicas e historia familiar de enfermedad ocular. De acuerdo a los hallazgos, el médico oftalmólogo determinará la secuencia de los controles. A partir de los 60 años de edad es importante descartar indicios de una enfermedad degenerativa de la retina denominada maculopatía relacionada con la edad. En estos casos existen tratamientos que deben ser aplicados a tiempo para evitar una ceguera legal (incapacidad de lectura). Paralelamente, las periódicas compañas solidarias organizadas por la oftalmología argentina en poblaciones alejadas de los centros urbanos están logrando reducir los casos de discapacidad visual generados por cataratas no operadas. Múltiples plataformas y equipos con IA incorporada permiten efectuar tamizajes poblacionales de distintas enfermedades oculares.
.
Como conclusión, la IA y los médicos oftalmólogos están logrando una alianza sumamente poderosa para luchar contra la ceguera. Es un proceso con una dinámica arrolladora. El 85 % de los artículos científicos sobre IA y oftalmología se publicaron -según PubMed (EEUU) – a partir de 2020. Retomando el concepto expresado al comienzo de estas líneas sobre la hipotética capacidad sustitutiva del médico por esta tecnología, caba coincidir con Roberto Ebner en que “información médica” no es equivalente a “conocimiento médico”, y esto está en línea con los conceptos desarrollados por Eduardo Levy Yeyati cuando diferencia entre el “conocimiento explícito” y el “conocimiento tácito”. El conocimiento explícito es el conocimiento objetivo, documentado, “los datos” (“el saber qué”). Este es el terreno de la IA pero también de sus alucinaciones (errores). El conocimiento tácito, desarrollado al enfrentar la incertidumbre, incluye la experiencia, intuiciones, percepciones (“el saber cómo”). El conocimiento tácito proporciona el contexto y la experiencia que permiten aplicar eficazmente el conocimiento explícito. En síntesis, estamos ante un instrumento muy poderoso, cuyo techo desconocemos, pero que no reemplaza al “juicio clínico” o “criterio médico” y menos aún a la empatía humana “natural” y a la contención que todos necesitamos como pacientes.

Fuente: lanacion.com.ar, 22/09/25
Más información:
Residencias médicas, cruciales para la calidad del sistema de salud
Residencias médicas, capacitar para la salud
DeepSeek y medicina
La pauperización médica en Argentina
Medicina prepaga: ni ángeles ni demonios
La miopía es una enfermedad y no solamente anteojos
La inteligencia artificial revoluciona la docencia médica
.
DeepSeek y medicina
abril 10, 2025
Por Roberto Borrone.
“La inteligencia consiste no solo en el conocimiento, sino también en la destreza de aplicar los conocimientos en la práctica” (Aristóteles). Luis Ignacio Brusco enfatiza en su magnífico libro Homo IA que el término “inteligencia” es heterogéneo y que mezcla muchas funciones (memoria, pensamiento deductivo, capacidades lingüísticas, capacidad visoespacial). Agreguemos a esto el concepto incorporado en 1995 por Daniel Coleman denominado “inteligencia emocional”. La Inteligencia artificial (IA) trata de imitar a la inteligencia humana en funciones como memoria, aprendizaje, resolución de problemas y toma de decisiones. Incluso muchos descreen que la empatía sea una de las limitaciones de la IA.

.
Ariel Torres enfatizó recientemente en LA NACIÓN (01/02/25), que una noticia tecno de alto impacto en el inicio de este año fue indudablemente la irrupción del modelo de lenguaje de inteligencia artificial (IA) DeepSeek generado por una pequeña empresa china, High Flyer, según su denominación en inglés y Haán Fang (Cuadrado Mágico), su nombre chino. El antecedente previo de impacto equivalente fue el desarrollo de la compañía Open AI cuando el 30 de noviembre de 2022 lanzó el ChatGPT. Un detalle sorprendente es que la startup china informó que sólo utilizó una fracción de los chips informáticos empleados por las empresas de IA. Los ingenieros de DeepSeek comunicaron que sólo necesitaron 2000 chips en lugar de los 16.000 o más utilizados por las compañías de IA preexistentes. (Cade Metz,The New York Times). En otras palabras, DeepSeek habría utilizado 8 a 10 veces menos de recursos de hardware especializado. La explicación disponible para esa novedad es que DeepSeek se basó en una metodología más eficaz para analizar los datos repartiendo el análisis entre varios modelos especializados de IA. Se lo denomina método de “mezcla de expertos” y habilita al modelo para decidir qué redes de procesamiento debe activar para cada tarea. El 20 de enero DeepSeek lanzó su modelo denominado DeepSeek R1. La información indica que R1 fue entrenado tomando como base el funcionamiento del Chatbot V3, de la misma startup china, mediante técnicas de aprendizaje por refuerzo ,donde a partir de las señales de retroalimentación que recibe (recompensa o penalización) el sistema ajusta su comportamiento. (http://es.wired.com)
Open AI ha expresado sus sospechas de que DeepSeek ha entrenado sus modelos estudiando los resultados de los modelos estadounidenses, mediante un proceso conocido como “destilación”. Se trata de una técnica prohibida expresamente en los términos de uso de sus modelos GPT. Vishal Yadav y Nikhil Pandley (Microsoft) se han referido a esto explicando que la destilación es un técnica diseñada para transferir los conocimientos de un gran modelo preentrenado (“el maestro”) a un modelo más pequeño (“el alumno”). Otro aspecto a destacar es que DeepSeek ha abierto su sistema de IA, esto significa que ha compartido el código informático con otras empresas e investigadores (“código abierto”) permitiendo que los desarrolladores trabajen de manera colaborativa. El código abierto está disponible para que cualquiera lo descargue y lo use.
El 5 de febrero le efectuamos un test a DeepSeek solicitándole que responda un cuestionario integrado por 45 preguntas médicas de la especialidad oftalmología. Se utilizó como fuente la bibliografía científica a la que habitualmente recurrimos para elaborar los exámenes de posgrado en la carrera de especialista de la Primera Cátedra de Oftalmología de la Facultad de Medicina de la Universidad de Buenos Aires (UBA) con sede en el Hospital de Clínicas. La novedad que incorporamos fue que el nivel de complejidad de los escenarios clínicos planteados en cada pregunta de este examen fue superior al utilizado habitualmente en nuestros exámenes. Otro rasgo singular de este examen fue que una proporción significativa de los escenarios clínicos planteados corresponde a síndromes sistémicos, es decir, enfermedades que, además del compromiso ocular, afectan a diferentes estructuras del organismo por lo que para su diagnóstico se requiere un profundo conocimiento tanto de oftalmología como de medicina en general. A DeepSeek se le solicitó emitir un diagnóstico para cada uno de los 45 casos clínicos planteados.
El resultado fue que DeepSeek respondió correctamente el 86 % de las preguntas (39/45). Las respuestas de DeepSeek a cada pregunta incluyó extensos párrafos en los que expresó todo el razonamiento que utilizó al valorar los síntomas, signos y resultados de estudios complementarios de cada caso clínico. En ese “razonamiento” DeepSeek emitió diagnósticos presuntivos y diagnósticos diferenciales hasta que finalmente llegó a su diagnóstico final. Un aspecto sorprendente es el lenguaje utilizado durante el razonamiento, simulando el escenario de estar interactuando con un colega experto en el tema, o la situación habitual de un ateneo clínico en una institución de salud. En la primera fase de sus respuestas, consistente en dar las respuestas con todo el “razonamiento” efectuado hasta llegar al diagnóstico final de las 45 preguntas, DeepSeek empleó 214 segundos, En la segunda fase de sus respuestas, realizada sin interrupción luego de la primera fase, DeepSeek ofreció un listado con sus 45 diagnósticos finales, tardando en total 14 segundos. En síntesis, tardó menos de 5 segundos para cada respuesta en la primera fase de respuestas con el razonamiento (4.75 segundos) y la tercera parte de 1 segundo (0.31 seg.) por cada respuesta en la segunda fase (sólo los diagnósticos).
Con el mismo examen fue testeado el modelo GPT4o de Open AI. El resultado fue que el 68 % de sus respuestas fueron correctas (31/45). En este caso el texto de las respuestas fue directamente el diagnóstico de cada caso clínico.
Un detalle interesante fue que DeepSeek y GPT4o coincidieron en 5 preguntas en sus respuestas incorrectas (sin coincidir en sus respectivas respuestas), es decir que en el 83 % de las respuestas incorrectas de DeepSeek (5/6), GPT4o también se equivocó. Se prestó especial atención a la construcción de las preguntas (planteo de casos clínicos) para minimizar un problema en lo que se denomina “prompt”, es decir, la instrucción o pregunta que se le hace a una herramienta de inteligencia artificial para que produzca algo.
Con el mismo examen fue evaluado un médico oftalmólogo con 25 años de experiencia en la especialidad y reconocido por su erudición superlativa en esta disciplina médica. Sus respuestas correctas correspondieron al 66 % de las preguntas (30/45). El tiempo que le demandó responder las 45 preguntas del examen fue de 49 minutos. Al finalizar calificó al examen como de alta dificultad.
La experiencia es ilustrativa en varios aspectos pero debemos considerar que es una “foto” circunstancial en el contexto de una tecnología que avanza con una dinámica sorprendent,e por lo que este “ranking” entre los modelos de inteligencias artificiales variará seguramente en muy poco tiempo (quizás cuando este artículo sea publicado). Valga la aclaración por las suspicacias que esto genera en el contexto geopolítico actual y la competencia tecnológica existente por la supremacía en IA.
.
Algunas reflexiones finales. No hay dudas respecto a la formidable herramienta que representa la IA para actuar cooperativamente con el médico al poner a su disposición su sorprendente capacidad para procesar una cantidad asombrosa de datos en forma instantánea. Ante la crisis actual que atraviesa la relación médico-paciente, la IA está abriendo la posibilidad para los médicos de humanizar nuestra práctica profesional poniendo el foco, además del conocimiento y las destrezas, en competencias como la empatía y el “criterio médico”, con una mirada holística del paciente. La sorprendente velocidad de estos avances tecnológicos me remite a una frase que repetía mi padre refiriéndose – hace ya muchos años-, a la brevedad de los viajes en avión cubriendo largas distancias: “el cuerpo llega antes que el alma”. Podríamos parafrasearla diciendo que cada novedad de esta revolución tecnológica liderada por la inteligencia artificial nos llega antes de recuperarnos del asombro que nos ha generado el último eslabón. A modo de epílogo, valga una advertencia: la fascinación por la tecnología no nos debe hacer olvidar el rol “humano” del médico ante el paciente.

Fuente: lanacion.com.ar, 03/04/25
Más información:
La pauperización médica en Argentina
Medicina prepaga: ni ángeles ni demonios
La miopía es una enfermedad y no solamente anteojos
La inteligencia artificial revoluciona la docencia médica
Hacia un país sin médicos clínicos ni pediatras suficientes
Historia del Cuerpo Médico Forense de la Justicia Nacional
Medicamentos de venta libre y los riesgos de la automedicación

.
La inteligencia artificial revoluciona la docencia médica
marzo 5, 2024
Por Roberto Borrone.
El protagonismo creciente (en forma exponencial) de la inteligencia artificial (IA) en el mundo de la medicina es un hecho concreto e irreversible y con un futuro que superará límites insospechados.
Podemos abordar el tema en dos planos: uno –el más transitado– es el de las aplicaciones de la IA en el área asistencial y de investigación médica. El segundo plano es el enfocado en la potencialidad del uso de la IA en el área de la docencia médica.
En la cátedra de Oftalmología del Hospital de Clínicas José de San Martín (UBA) efectuamos en septiembre del año pasado una investigación que consistió en comparar el desempeño de una cohorte de médicos con respecto al del ChatGPT-4 en el examen final teórico de posgrado de la carrera de médico especialista universitario en Oftalmología. Ese examen consiste en 50 preguntas con cuatro opciones de respuesta cada una (multiple choice). El artículo con los resultados y análisis de esta experiencia fue aprobado para su publicación en la revista científica Oftalmología Clínica y Experimental al superar la evaluación de los revisores. Las respuestas correctas de los alumnos determinaron una exactitud promedio del 78%, en tanto que GPT-4 logró una exactitud del 80%. El umbral de respuestas correctas para aprobar el examen requiere una exactitud del 60%.
El tiempo promedio para completar el examen fue de 75 minutos para los alumnos y de 73,49 segundos para GPT-4. Se trata de una cifra 61 veces inferior al promedio del tiempo utilizado por los alumnos.
En el examen para obtener la licencia médica en los EE.UU. la performance global de GPT-4 fue de una exactitud del 86% En cuanto a las preguntas vinculadas específicamente a oftalmología, GPT-4 respondió correctamente el 70% de la fase 1; 90% de la fase 2 y 96% de la fase 3. En cada etapa del examen las preguntas se enfocan en diferentes áreas del conocimiento.
En el examen del Colegio de Oftalmólogos del Reino Unido, con la misma modalidad de multiple choice, la exactitud de GPT-4 fue del 79,1%. En el examen nacional para la licencia médica en China, GPT-4 logró el 84% de exactitud.
El campo de aplicación de la IA en la docencia médica tiene notables posibilidades. Julio Mayol, de la Universidad Complutense de Madrid, destaca que “la inteligencia artificial hace posible la personalización del aprendizaje médico adaptando los contenidos, el ritmo y el estilo a las necesidades de cada estudiante. Esto promueve un mayor compromiso y motivación por parte del estudiante, conectándolo mejor con el material de estudio”.
La IA ayuda a generar contenidos educativos actualizados y de alta calidad. También incrementa la capacidad de producción de simulaciones clínicas para recrear escenarios realistas que permiten entrenar habilidades prácticas y estimular el razonamiento clínico de los estudiantes. Con la utilización de simuladores y entornos virtuales, los residentes pueden perfeccionar técnicas sin poner en riesgo a los pacientes. Incluso las nuevas herramientas de IA son capaces de interpretar la información de los videos quirúrgicos. Estas posibilidades nos conducen a herramientas de tutoría inteligente para resolver áreas de dificultad en cada estudiante y residente.
Respecto de las aplicaciones de la IA en el campo de la investigación médica y la tarea asistencial, las posibilidades son deslumbrantes, pero esto no debe distraernos de ciertos riesgos y desafíos.
Un logro impactante consistió en la predicción de eventos como el riesgo de muerte de los pacientes, el tiempo estimado de internación o la posibilidad de su readmisión en internación dentro del primer mes luego del alta. El modelo predictivo basado en IA NYUTron fue entrenado con las anotaciones redactadas por los médicos en las historias clínicas de 336.000 pacientes en los EE.UU., atendidos entre 2011 y 2020. Fue diseñado por un equipo de la Escuela Grossman de Medicina de la Universidad de Nueva York. Sus resultados fueron publicados en la prestigiosa revista científica Nature. Esas historias clínicas constituyeron una fuente de datos de 4100 millones de palabras. Al analizar grandes cantidades de datos de los pacientes, la IA puede encontrar patrones que los médicos podrían pasar por alto. Analizando las historias clínicas, los investigadores pudieron calcular el porcentaje de aciertos del programa. El resultado fue que el programa identificó al 85% de los pacientes que finalmente murieron en su internación y al 80% de los pacientes que requirieron reinternación en un plazo de 30 días.
Erik Oermann, investigador principal del proyecto, concluyó que la IA ayudará a proveer más información a los médicos para la toma de decisiones.
La detección temprana de enfermedades es otra de las áreas en las que el desarrollo de herramientas de IA está logrando avances impensados poco tiempo atrás. La IA está facilitando el diagnóstico precoz del cáncer y de enfermedades neurodegenerativas (Parkinson, Alzheimer o esclerosis lateral amiotrófica). El análisis de imágenes médicas (tomografías computadas, resonancias magnéticas, imágenes de la retina, histopatologías) utilizando IA permite efectuar diagnósticos más precoces y precisos, y personalizar los tratamientos para mejorar la calidad de vida y la supervivencia, tal como lo expresó claramente Isabel Lüthy.
La IA ha abierto un inmenso panorama para el desarrollo de nuevas drogas.
Otro campo es el monitoreo en tiempo real del estado de salud de los pacientes en forma remota mediante sensores y dispositivos portátiles que permiten a la IA analizar esos datos y eventualmente enviar una señal de alerta.
Marcelo D’Agostino (OPS/OMS) ha remarcado la importancia de usar herramientas basadas en algoritmos transparentes que se nutran de bases de datos con evidencia científica probada. Son fundamentales las consideraciones éticas sobre el origen de los datos cumpliendo además con las normas de privacidad y confidencialidad. Herramientas como ChatGPT pueden no entender el contexto y llevar a interpretaciones inexactas o incompletas.
Roberto Miatello, decano de la Facultad de Ciencias Médicas de la Universidad de Cuyo, ha expresado que “la IA no debe (ni puede) reemplazar por completo la experiencia clínica y el juicio humano, sino más bien complementarlos. No puede reemplazar la necesidad de habilidades interpersonales, empatía y juicio clínico, que son componentes fundamentales de la atención médica de calidad”.
Luis Ignacio Brusco, decano de la Facultad de Medicina de la Universidad de Buenos Aires, plantea una pregunta fundamental: ¿la inteligencia artificial puede desarrollar empatía? “La empatía permite comprender las relaciones intersubjetivas e implica la capacidad de entender al otro. La empatía es ver con los ojos de otro, escuchar con los oídos de otro y sentir con el corazón de otro” (Alfred Adler). Esta falta de empatía es considerada una de las limitaciones de la IA. El profesor Brusco plantea que “para tener empatía es necesaria la metacognición, es decir, reconocerse a uno mismo. En ese marco, no podríamos entender la intersubjetividad sin tener conciencia de nuestra subjetividad. Que la IA logre empatía implicaría su llegada a la singularidad, y esto implicaría inteligencia emocional”. El límite sería que “la inteligencia artificial nunca podrá repetir la idiosincrasia grupal de lo aprendido como homo sapiens y de pertenecer a esta tribu, nuestra tribu, de la cual nunca podrá ser parte. Allí reside su debilidad (su talón de Aquiles) y hasta quizá su fortaleza (y también su peligro)”.
Para concluir, y siguiendo al doctor Arcadi Gual, desde el Corpus Hippocraticum los valores de la medicina se sustentan en la philotechnie (amor por la ciencia/técnica) y la philantropie (amor y respeto al paciente/principios éticos). La irrupción de la IA en la medicina nos brinda una herramienta fantástica que no debería alterar el imprescindible equilibrio entre esas dos columnas fundamentales.
─Roberto Borrone es Profesor consulto de la cátedra de Oftalmología de la Facultad de Medicina de la Universidad de Buenos Aires, Hospital de Clínicas (UBA). Doctor en Medicina (UBA).
Fuente: lanacion.com.ar, 05/03/24
Más información:
La miopía es una enfermedad y no solamente anteojos
.
.
La miopía es una enfermedad y no solamente anteojos
octubre 12, 2023
Por Roberto Borrone.
El segundo jueves de octubre de cada año se celebra el Día Mundial de la Visión. Esa fecha fue dispuesta por la Organización Mundial de la Salud (OMS) conjuntamente con la Agencia Internacional de Prevención de la Ceguera (www.iapb.org). Su objetivo es contribuir a la toma de conciencia de las múltiples enfermedades que pueden generar ceguera o discapacidad visual, muchas de las cuales (80%), pueden prevenirse o son pasibles de tratamiento cuando el diagnóstico es precoz.
Enfermedad, según la primera acepción del diccionario de la Real Academia Española, significa “estado producido en un ser vivo por la alteración de la función de uno de sus órganos o de todo el organismo”.
El órgano al cual nos referimos en esta oportunidad es el ojo. Básicamente es un receptor (como una cámara) que responde a un estímulo externo -la luz- y su función es enfocar las imágenes del mundo exterior en una membrana sensible que se denomina retina. Allí las convierte en una señal nerviosa que se transmite, a través del nervio óptico, hasta el centro de la visión en el cerebro, lugar en donde se traduce en una sensación visual. De esta explicación se deduce que una función básica del ojo es enfocar en forma nítida las imágenes en la retina. Si esto no ocurre, -por ejemplo en los ojos con miopía-, estamos ante una “alteración de la función de un órgano”, es decir que estamos ante una enfermedad. Pero esta enfermedad denominada miopía no consiste solamente en no poder enfocar las imágenes distantes, sino que, además, principalmente cuando supera determinados valores, presenta alteraciones estructurales del ojo que en muchos casos generan patologías oculares que pueden comprometer la visión. . En los pacientes miopes, por ejemplo, es mayor la frecuencia de desprendimiento de retina (con riesgo de ceguera). Los miopes tienen, además, un riesgo 3 a 6 veces mayor de padecer glaucoma (hipertensión ocular con riesgo de ceguera). También en ellos es mayor la posibilidad de padecer visión subnormal generada por una enfermedad de la parte central de la retina denominada maculopatía miópica y tienen, además, incrementada la posibilidad de padecer cataratas a una edad inferior a la habitual.
.
En síntesis, un ojo con miopía es un ojo enfermo en su estructura y en su función. Ante un paciente con miopía, el médico oftalmólogo realiza una serie de evaluaciones para descartar la existencia de aquéllas patologías que puede tener un ojo miope. La prescripción de anteojos o de lentes de contacto es sólo un componente entre otros que forman parte de la consulta oftalmológica de un paciente con miopía.
Otros motivos por los que se prescriben anteojos o lentes de contacto como la hipermetropía y el astigmatismo, también reúnen las condiciones para ser considerados una enfermedad. En estos casos, además de la alteración funcional del enfoque (el paciente no ve bien), pueden existir alteraciones estructurales del ojo. Por ejemplo, el riesgo de hipertensión ocular aguda (glaucoma agudo) en ciertos hipermétropes, o la posibilidad de padecer queratocono (la córnea se afina y adquiere la forma de un cono) en los niños y jóvenes que padecen astigmatismo miópico elevado y evolutivo.
En un reciente Congreso de Miopía realizado en la Argentina y presidido por un experto en el tema, el doctor Rafael Iribarren, se puso el acento en aspectos epidemiológicos, de estilo de vida y de tratamiento. En lo epidemiológico se ratificó que la prevalencia de miopía en el mundo se esta acelerando y las previsiones, de seguir la curva actual, es que en el 2050 el 50 % de la población padezca miopía. Por eso se habla de una “epidemia” de miopía. En las áreas urbanas del sudeste asiático, entre el 80 % y el 90% de los niños son miopes al completar su educación secundaria (esto representa un aumento de más del 20 % en la última década, según una revisión Cochrane) En cuanto al estilo de vida se enfatizó la importancia de que los niños pasen al menos 2 horas por día al aire libre o expuestos a la luz natural. Un ojo miope es un ojo más largo que un ojo normal. La longitud de onda de la luz natural desencadena la síntesis de mediadores químicos (neuropsina / dopamina) que regulan el crecimiento del ojo disminuyendo la progresión de la miopía. Un equipo de oftalmólogos argentinos detectó un incremento de la miopía infantil durante la Pandemia debido al encierro en el transcurso del aislamiento obligatorio (Picotti C. y col.). Un dato importante es que los niños con antecedentes familiares de miopía deben ser particularmente controlados. Otra recomendación en niños es limitar el tiempo de exposición a pantallas o de realizar actividades visuales cercanas (principalmente hasta los 5 años de edad). En cuanto al tratamiento, las alternativas para evitar la progresión de la miopía en los niños son, por un lado, farmacológicas (gotas oftálmicas de atropina muy diluida) y, un reciente desarrollo que consiste en anteojos o lentes de contacto especiales multifocales con desenfoque periférico. Estos tratamientos deben ser realizados bajo la prescripción y supervisión de un médico oftalmólogo infantil.
En cuanto a la prevención, es muy importante respetar el cronograma de controles visuales recomendado por la Sociedad Argentina de Oftalmología Infantil (SAOI). Los recién nacidos prematuros de riesgo son evaluados por un médico oftalmólogo en la misma unidad de neonatología y el seguimiento y eventual tratamiento dependerá de los hallazgos. Por otra parte, en los casos de recién nacidos a término y sanos, una vez egresados de la maternidad, deben tener una evaluación ocular de rutina con dilatación de las pupilas en el transcurso de los 2 primeros meses de vida. Estos neonatos sanos son luego examinados a los 6 meses, posteriormente al año, a los 3 años, a los 5 años y luego cada 2 años. Estos exámenes tienen que ser efectuados por un médico/a oftalmólogo preferentemente por un oftalmólogo infantil para detectar precozmente, entre otras enfermedades oculares, una miopía progresiva.
.
En conclusión, son fundamentales los controles médicos oftalmológicos en los niños para detectar a tiempo una miopía progresiva y, además, todo paciente que no ve bien por miopía, hipermetropía y/o astigmatismo, debe ser evaluado también por un médico oftalmólogo dado que son enfermedades de los ojos a las que, en determinados casos, se asocian otras patologías oculares que pueden conducir a una discapacidad visual o una ceguera irreversible.
─El Dr. Roberto Borrone es Profesor adjunto de la cátedra de Oftalmología de la Facultad de Medicina de la UBA y doctor en Medicina (UBA).
Fuente: La Nación, 12/10/23.
Más información:
Los candidatos presidenciales, ante los desafíos del sistema de salud
.
.
Prevención de la ceguera, un ejemplar trabajo en equipo
julio 3, 2023
Por Roberto Borrone.
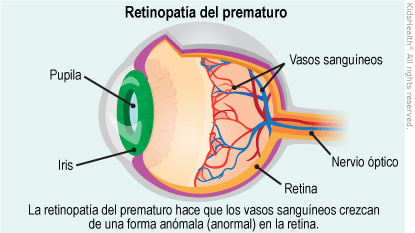
Conviviendo con una crisis nacional que impregna casi todos los escenarios, subyacen acciones individuales y colectivas que nos permiten tener una mirada esperanzadora. El silencioso trabajo en equipos organizados en red, realizado por neonatólogos, oftalmólogos y enfermeros especialmente entrenados en el ámbito público y en el privado, está evitando la ceguera de neonatos argentinos afectados por una enfermedad denominada “retinopatía del prematuro” (ROP, por sus siglas en inglés).
.
La organización en red de médicos oftalmólogos expertos está permitiendo, a gran escala, la detección precoz y el tratamiento oportuno de esta enfermedad. El origen y desarrollo de esta red es una síntesis perfecta de lo que se puede lograr con creatividad, compromiso y perseverancia. Evitar la ceguera de un niño es una de las intervenciones médicas más gratificantes desde lo individual y de mejor relación costo-efectividad desde lo social. La retinopatía del prematuro es una enfermedad de la retina de los ojos de los prematuros de alto riesgo y es la primera causa de ceguera infantil.
Los recién nacidos que tienen mayor riesgo de presentar la enfermedad son los que tuvieron un peso al nacer inferior a 1500 gramos y/o una edad gestacional menor a 32 semanas. Sin embargo, también puede presentarse en prematuros de mayor peso al nacer y mayor edad gestacional, pero con factores de riesgo tales como la necesidad de administrarles oxígeno, la falta de maduración pulmonar, la restricción del crecimiento intrauterino, desnutrición posnatal, sepsis (infección generalizada), transfusiones sanguíneas, etcétera.
El ojo tiene una lente interna (el cristalino) que enfoca las imágenes en una membrana sensible (la retina). La retina envía esas imágenes a través del nervio óptico hacia el centro de la visión en el cerebro. La retina es una delicada membrana con células sensibles a la luz y vasos sanguíneos que la nutren. Esta membrana tapiza el interior del ojo como el empapelado de las paredes. La vascularización de la retina comienza en la semana 16 de la gestación y avanza de manera centrífuga desde el nervio óptico (ubicado cerca del centro de la retina) hacia la retina periférica.
Los vasos sanguíneos de la retina terminan su desarrollo al final del embarazo. Cuando un niño nace prematuramente, su retina aún no tiene vasos sanguíneos en determinados sectores y a esas áreas se las denomina “zona avascular”. En los prematuros, los vasos sanguíneos deben completar su crecimiento luego del nacimiento en esas zonas avasculares de la retina. La retina avascular sintetiza una sustancia para generar vasos sanguíneos. Pero estos nuevos vasos sanguíneos no son normales, crecen en forma anárquica y pueden tironear de la retina generando un desprendimiento de la retina. Este desprendimiento impide que las imágenes lleguen al cerebro para generar la sensación visual.
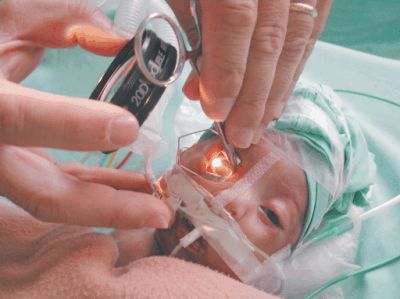
La enfermedad evoluciona por cinco etapas de gravedad creciente. Es esencial que todo prematuro con factores de riesgo sea examinado en la unidad de neonatología por un médico oftalmólogo experto en retinopatía del prematuro en el momento oportuno y hacer el seguimiento, para, en caso de agravarse, poder aplicar el tratamiento en el momento adecuado.
Básicamente el tratamiento precoz consiste en aplicar láser en el área de retina avascular y en algunos casos, inyecciones intraoculares de drogas antiangiogénicas para intentar bloquear el crecimiento de esos vasos sanguíneos patológicos. Cuando la enfermedad progresa a las etapas finales la presencia de un desprendimiento de retina sólo admite un tratamiento quirúrgico invasivo con un pronóstico visual sumamente reservado. De allí la importancia de la detección y tratamiento oportuno con láser y/o drogas. Es importante enfatizar tres conceptos: si bien es cierto que la retinopatía del prematuro es la principal causa de ceguera infantil, no todos los prematuros desarrollan retinopatía del prematuro y en la mayoría de los prematuros que presentan esta retinopatía la enfermedad se detiene espontáneamente en sus etapas iniciales.
.
En nuestro país el primer equipo médico oftalmológico en efectuar a gran escala, en el ámbito hospitalario, el tratamiento de la retinopatía del prematuro fue el del Hospital de Pediatría Garrahan, liderado por los doctores Julio Manzitti y Luis Díaz González en la década de los 90. En 2003 se creó el Grupo ROP Argentina, un grupo multicéntrico enfocado en el Programa Nacional para la Prevención de la Ceguera en la Infancia por Retinopatía del Prematuro del Ministerio de Salud de la Nación. Un hito esencial para lograr accesibilidad en tiempo y forma para la pesquisa y el eventual tratamiento se produjo en 2005 cuando desde el Hospital de Niños Ricardo Gutiérrez y con la iniciativa liderada por la doctora Marina Brussa se implementó un sistema “itinerante” de evaluación de la retina de prematuros de alto riesgo y tratamiento de la ROP en hospitales públicos de la Ciudad Autónoma de Buenos Aires (“red neonatal de la CABA”).
La clave del éxito fue ir a esas unidades de neonatología sin someter a los prematuros al riesgo de un traslado. Cada una de esas unidades dispone actualmente de médicos oftalmólogos entrenados para la pesquisa de la retinopatía del prematuro, y quien se traslada es el oftalmólogo experto en el tratamiento de la enfermedad en caso de no contar el hospital con ese recurso. La disponibilidad de equipos láser trasladables permitió este logro. Posteriormente esta organización en red se extendió a la provincia de Buenos Aires y luego a un gran número de provincias. Este ejemplar equipo, hoy integrado por más de 300 médicos oftalmólogos distribuidos en gran parte del país, cuenta con la indispensable tarea de coordinación del Grupo ROP de profesionales muy comprometidos con el tema: la doctora Celia Lomuto y la licenciada Ana Quiroga, el Consejo Argentino de Oftalmología (doctora Patricia Visintín), la Sociedad Argentina de Oftalmología Infantil y organizaciones internacionales como la Organización Panamericana de la Salud (OPS), por intermedio de su Agencia Internacional para la Prevención de la Ceguera (IAPB), el Club de Leones y Unicef Argentina.
La existencia de esta red de médicos oftalmólogos expertos en retinopatía del prematuro interconectados entre sí permite la transmisión de datos e imágenes de la retina captadas por celulares para intercambiar opiniones y definir la conducta a seguir en los casos desafiantes. Las cifras oficiales vinculadas a este tema indican que en la Argentina nacen 750.00 niños por año; el 55% nace en el sector público y el 45%, en el sector privado y de la seguridad social. El 10% son prematuros y de ellos una tercera parte presenta factores de riesgo para la ROP. De los prematuros con un peso al nacer inferior a 1500 gramos, el 30% presenta algún grado de la enfermedad, pero solo el 9,5% requiere tratamiento. Se estima que cerca de 1000 neonatos por año deben recibir tratamiento. De los que requieren tratamiento, entre el 10 y 15% tiene un pronóstico visual reservado. En 2020 había en la Argentina 2278 niños menores de 15 años registrados con discapacidad visual, de ellos, en 819 (33%) la ROP era la causa de esa discapacidad y de la mayoría de los casos de ceguera. Los últimos datos (Grupo ROP Argentina 2022, 114 instituciones) muestran el admirable logro de este trabajo en red con una evaluación oftalmológica del 95% de los prematuros con riesgo de padecer ROP. La discapacidad visual por ROP era del 59% al inicio del programa y en 2019 había descendido al 7% en su área de aplicación.
Se trata de un ejemplo de lo que se puede lograr con una articulación inteligente del recurso profesional disponible. Recientes estudios de las neurociencias resaltan el valor positivo de virtudes como el altruismo y la solidaridad sobre la salud mental individual y colectiva. El ejemplo de estos colegas oftalmólogos nos debería inspirar para que cada uno adopte ese tipo de conductas e iniciativas en su ámbito de actividad. La suma de estas acciones será una base sólida para aferrarnos a la posibilidad de un futuro mejor.
─El Dr. Roberto Borrone es Profesor adjunto de la cátedra de Oftalmología de la Facultad de Medicina de la UBA y doctor en Medicina (UBA).
Fuente: La Nación, 01/07/23
.
.
Resguardar la salud visual de la población
enero 22, 2023
Por Roberto Borrone.
El tema de las incumbencias profesionales adquiere especial relevancia cuando lo que se discute es quién está capacitado para realizar determinados procedimientos vinculados al cuidado de la salud, es decir, actos vinculados a la protección de un derecho personalísimo (el derecho a la salud). En la Argentina el ejercicio profesional de la medicina y otras profesiones vinculadas a la atención de la salud está regido por la ley nacional Nº 17132/ 1967 y sus modificatorias. En su artículo, enumera las acciones que son consideradas exclusivas del ejercicio profesional de la medicina: “Anunciar, prescribir, indicar o aplicar cualquier procedimiento, directo o indirecto de uso en el diagnóstico, pronóstico y/o tratamiento de las enfermedades de las personas o a la recuperación, conservación y preservación de la salud de las mismas…”. En su artículo 69, referido a los ópticos técnicos, expresa: “Los que ejerzan la óptica podrán actuar únicamente por prescripción médica, debiendo limitar su actuación a la elaboración y adaptación del medio óptico y, salvo lo que exige la adaptación mecánica del lente de contacto, no podrán realizar acto alguno sobre el órgano de la visión del paciente que implique un examen con fines de diagnóstico, prescripción y/o tratamiento”.
Hace tres años, la Legislatura de la Provincia del Chubut sancionó y promulgó la ley I N° 673 (2019), la cual expresa que la optometría es una actividad exclusivamente médica (artículo 1) y que los ópticos pueden dispensar “únicamente sobre la base de indicación o receta extendida por un médico” (artículo 2), concluyendo que “la violación de las disposiciones de la presente ley configura ejercicio ilegal de la medicina” (artículo 3).
Todo acto de evaluación de un paciente con fines diagnósticos y/o terapéuticos son actos de competencia e incumbencia exclusiva de los médicos. En el caso de la salud visual, dicha incumbencia es exclusiva de los médicos oftalmólogos. Todo este plexo normativo determinó, además, un límite muy claro en la Argentina para evitar conflicto de intereses, sintetizado en la siguiente frase: “El que prescribe no vende y el que vende no prescribe”. Esta ha sido hasta ahora la relación de incumbencias profesionales entre los médicos oftalmólogos, por un lado, y los profesionales ópticos, por otro.
Es importante destacar que para obtener la certificación de médico oftalmólogo se requieren como mínimo 10 años de estudio (entre la carrera de medicina y luego la residencia médica en oftalmología). En la Universidad Nacional de La Plata, en el ámbito de la Facultad de Ciencias Exactas, se dicta la carrera de Licenciatura en Óptica Ocular y Optometría. Es una carrera con un plan de estudios de 5 años. Al terminar los 3 años iniciales, el título que se obtiene es el de técnico óptico; al finalizar el cuarto año, el de óptico especializado en contactología, y con el quinto año el de licenciado en Óptica Ocular y Optometría.
Las incumbencias de quien se recibe de optómetra son, según lo expresa textualmente dicha casa de estudios, las siguientes: “El perfil es el de un profesional universitario no médico del área de la salud, especialista en el cuidado visual y ocular primario, formado para la detección y corrección óptica de los defectos refractivos a partir de sus respectivas fórmulas optométricas, para la detección de anomalías de la acomodación y motilidad ocular, como así también para los ensayos y adaptación de prótesis oculares, rehabilitación visual, también para el cálculo y adaptación de ayudas ópticas para baja visión, entre otros”.
El conflicto de incumbencias con los médicos oftalmólogos reside en la posición que estos profesionales no médicos (los optómetras) pretenden ocupar en forma autónoma en la atención de la salud ocular. En la página web de la carrera de licenciado en Óptica Ocular y Optometría se expresa lo siguiente: “…el optómetra se encuentra en el primer nivel de atención en la pirámide de salud, mientras que el oftalmólogo es un médico especialista en enfermedades de los ojos y su tratamiento, y, como tal, se encuentra en el segundo nivel de atención del sistema sanitario”. Finalmente, respecto del presunto beneficio de la actuación del optómetra, la institución que los forma expresa: “Aumentaría la posibilidad de pesquisar en forma temprana anomalías, disfunciones o condiciones patológicas” y “derivar al segundo nivel de atención, donde se encuentra el oftalmólogo”.
Como podemos observar, la optometría no médica se atribuye incumbencias que la ley de ejercicio de la medicina en nuestro país reserva en forma exclusiva a los médicos. Ello resulta evidente cuando la optometría no médica, en la descripción de las incumbencias que se atribuye, menciona dos términos: “detectar” y “pesquisar” refiriéndose a “defectos refractivos y anomalías, disfunciones o condiciones patológicas”. Todas estas acciones se corresponden inequívocamente con el acto de diagnosticar, es decir, con una incumbencia exclusivamente médica.
Otro aspecto de extrema gravedad es que la optometría se adjudica ser la primera línea de atención de la salud visual y decidir qué pacientes deben ser derivados a lo que ellos denominan “segundo nivel de atención”, integrado por los médicos oftalmólogos. La práctica de la optometría no médica se extendió a principios del siglo XX a muchos países que presentaban un notorio déficit de médicos oftalmólogos. Este no es el caso de la Argentina. El Consejo Argentino de Oftalmología (institución que nuclea a todas las cátedras de Oftalmología y a todas las sociedades científicas de oftalmología), organiza y/o colabora con múltiples campañas visuales en toda la geografía del país y está siempre a disposición de los ministerios de Salud jurisdiccionales y los municipios. Es un grave error y se incurre en el delito de ejercicio ilegal de la medicina cuando determinadas entidades organizan campañas visuales sin la presencia de médicos oftalmólogos.
Toda consulta oftalmológica que un paciente efectúa es la oportunidad para que el médico oftalmólogo pueda efectuar una evaluación integral de los ojos y así poder detectar muchas enfermedades que no presentan síntomas en el comienzo de su evolución, pero que pueden generar visión subnormal, ceguera e incluso amenazar la misma vida del paciente. El optómetra recibe formación solo para un aspecto parcial del examen visual. Lograr con un elemento óptico (ejemplo: anteojos) una agudeza visual máxima no significa necesariamente ausencia de enfermedad ocular.
Si la atención primaria de la salud visual es realizada por profesionales no médicos (optómetras) y si estos son autorizados a actuar en forma autónoma (es decir, independientemente de los médicos oftalmólogos), habrá, razonablemente, muchos pacientes que pueden perder la oportunidad de tener un diagnóstico precoz de una enfermedad ocular inicialmente asintomática cuya detección depende de competencias que específicamente poseen los médicos oftalmólogos.
Quienes tienen a su cargo posiciones de decisión en el área de la salud pública deben urgentemente considerar estos aspectos de incumbencia profesional para resguardar la salud visual de la población.
–Roberto Borrone es Profesor adjunto de la primera cátedra de Oftalmología de la Facultad de Medicina de la Universidad de Buenos Aires (UBA). Doctor en Medicina (UBA).
Fuente: lanacion.com.ar, 2023.
Más información:
La importancia de la Consulta médica
—En todos los asuntos relacionados con la salud, recuerde siempre consultar a su médico.—
.
.
El síndrome del ojo seco
abril 8, 2015
El “ojo seco”, un mal de época: por las pantallas ahora lo sufren hasta los chicos
Oftalmólogos afirman que bajó a la mitad la edad en la que aparecen los síntomas de la enfermedad. Es por el uso constante de celulares, tabletas y computadoras.

Aumentaron las consultas de chicos y adolescentes afectados por este síndrome.
“Hace 20 años en el consultorio veíamos un caso en forma esporádica; hoy es habitual”, afirman los oftalmólogos. Se refieren al síndrome de “ojo seco”, una afección que se produce cuando en el ojo existe escasez o falta de lágrima debido a la constante exposición a las pantallas de celulares, computadoras, tabletas y demás aparatos electrónicos que hoy ofrece la tecnología. También, tiempo atrás, aparecía en personas que tenían cerca de 40 años, y ahora se observa en pacientes que tienen la mitad de esa edad. Y no termina allí. Los chicos y adolescentes tampoco pueden escapar a los síntomas.
La vida diaria está regida por el uso permanente la tecnología. Se “vive conectado” para muchas cosas, desde trabajar hasta para organizar una salida. Pero su uso frecuente no es gratuito: el ojo paga irremediablemente un peaje. Además de los molestos síntomas que el “ojo seco” ocasiona -como ardor, ojos enrojecidos, cansancio y dolor de cabeza-, los oftalmólogos consultados por Clarín señalan que la disminución de las lágrimas hace que el ojo quede desprotegido, expuesto a virus y bacterias que puede causar de irritaciones, alergias y conjuntivitis.
Y muchas veces -subrayan los expertos- el ambiente de trabajo se ve agravado porque la iluminación del lugar no es la adecuada, no hay ventilación o hay exceso de calefacción o aire acondicionado.
 Las causas del “ojo seco” son diversas. En los adultos mayores, forma parte del deterioro natural de las funciones del cuerpo, sobre todo después de los 65 años. En las mujeres, que son las más perjudicadas, los desencadenantes suelen ser los cambios hormonales relacionados con el embarazo, los anticonceptivos orales y, principalmente, el climaterio. Hay otros factores que conducen a este síndrome como por ejemplo el uso de lentes de contacto.
Las causas del “ojo seco” son diversas. En los adultos mayores, forma parte del deterioro natural de las funciones del cuerpo, sobre todo después de los 65 años. En las mujeres, que son las más perjudicadas, los desencadenantes suelen ser los cambios hormonales relacionados con el embarazo, los anticonceptivos orales y, principalmente, el climaterio. Hay otros factores que conducen a este síndrome como por ejemplo el uso de lentes de contacto.
Para diagnosticar este mal, que también se conoce como “síndrome visual informático”, el especialista realiza un cuestionario estándar. “Pregunta por ejemplo -dice Fabián Lerner, expresidente de la Sociedad Argentina de Oftalmología- si se le borran las letras en la pantalla de la computadora mientras trabaja; si lagrimea o siente dolor en los ojos; si tiene la sensación de un cuerpo extraño como arenilla en el ojo, o si al levantar la vista le cuesta enfocar a lo lejos”.
“Ante la pantalla, el ojo parpadea menos y se mantiene abierto durante más tiempo que el normal. Así, se evapora el líquido lacrimal que nutre la córnea y la protege”, explica Alejandro Aguilar, presidente honorario de la Sociedad Argentina de Superficie Ocular.
¿Por qué el “ojo seco” se detecta en gente más joven? “Grandes y chicos recurren más que antes a la consulta con el oftalmólogo debido al cansancio que produce el uso de las pantallas”, responde María Angélica Moussalli, del Servicio de Oftalmología del Hospital Italiano. “Es que el trabajo constante de enfocar, de estar atentos frente a una pantalla horas enteras, ocasiona varios signos y molestias, incluso pueden aparecer pequeños astigmatismos o miopías leves que deben corregirse o agravarse otras patologías oculares ya existentes”.
Un dato alentador es que la consulta temprana con el especialista ayuda a detectar en forma preventiva los casos de glaucoma, una enfermedad que daña progresivamente al nervio óptico y produce una gradual pérdida de la visión. “Esto genera una conciencia de prevención y se evita, en cierto grado, el aumento de la tasa de ceguera”, destaca Lerner.
¿Qué medidas se deben tomar para tratar el “ojo seco”? Moussalli explica que se puede recurrir al uso de lágrimas artificiales que lubrican el ojo, junto a una serie de medidas como modificar el hábito para lograr un parpadeo frecuente, respirar, relajar y elongar. “El objetivo -explica- es que el oxígeno circule en el cuerpo y permita descansar breves minutos, mejorar el rendimiento y disminuir el cansancio”.
Lerner apunta una cuestión básica: la altura de la mesa donde está ubicada la pantalla: “Debe estar al mismo nivel que la vista de la persona o ligeramente hacia abajo, nunca hacia arriba, porque el parpadeo es más eficiente si se mira hacia abajo”, argumenta.
“Además -remarca Aguilar- es apropiado usar lentes de descanso antireflejo con un tratamiento especial que atenúa la luz y el brillo de la pantalla. Y si el paciente usa lentes de contacto, es necesario hacer ajustes para adecuarlos”.
Fuente: Clarín, 08/04/15.
.