Que la salud no dependa del código postal
marzo 20, 2026
Cobertura universal, equidad y eficiencia es lo básico a lo que debe aspirar todo sistema sanitario; si se quiere respetar el espíritu y la letra federal constitucional, hay que implementar eficaces medidas compensatorias de las asimetrías entre las distintas jurisdicciones
Por Roberto Borrone.
.
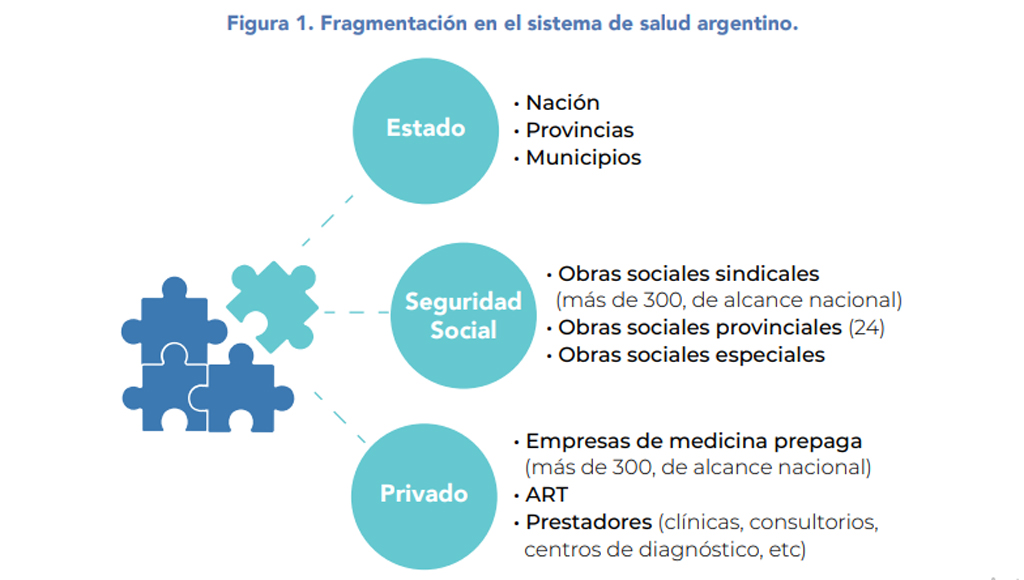
Cobertura universal, equidad y eficiencia son los tres pilares básicos a los que debe aspirar todo sistema de salud pública, independientemente de los subtipos de financiación que intervengan. En nuestro país, el sistema está fragmentado en tres subsistemas. El sistema de financiación estatal (“sistema público”); el de la seguridad social (obras sociales), y el sistema privado, constituido, básicamente, por las empresas de medicina prepaga. Nuestro país tiene constitucionalmente una organización federal y, en materia de salud, las provincias (24 jurisdicciones incluida CABA) nunca delegaron en la Nación la organización de sus sistemas de salud. Sobre esa base, la actual administración de Salud en el nivel nacional tiene el claro objetivo de respetar esa autonomía provincial. El concepto es inequívoco: cada una de las 24 jurisdicciones debe hacerse cargo de su sistema de salud. Aquí entran en la escena de este análisis las profundas asimetrías que existen entre las distintas jurisdicciones provinciales. Esas asimetrías económicas, sociales y culturales, sumadas a asimetrías más específicas, como las de recursos humanos y estructurales en materia de salud, determinan que al menos uno de aquellos pilares, la equidad, sea una entelequia, una injusta e inmoral ficción. Fue el doctor Rubén Torres quien tuvo la creativa idea de expresar esa inequidad interprovincial asociándola con el código postal del potencial paciente.
.
Es de público conocimiento una reciente información respecto de que hubo datos negativos en nuestro país en dos indicadores de salud muy trascendentes: la tasa de mortalidad infantil y la tasa de mortalidad materna aumentaron en 2024 respecto de 2023. Sería injusto esgrimir aisladamente esos dos datos negativos para sacar conclusiones estadísticamente significativas. Además, como muy bien lo destaca Federico Tobar, la tasa de mortalidad infantil actual se calculó en un contexto en el que la reducción de la natalidad es mayor que la reducción de la mortalidad, lo que genera un fenómeno demográfico conocido como “efecto denominador”. El análisis de este tipo de tasas requiere considerar períodos superiores a un año para pensar en una tendencia. De hecho, la información oficial disponible es muy completa y muestra fluctuaciones entre un año y otro que demuestran que son indicadores de salud multifactoriales. Toda la información estadística para este artículo fue obtenida de la documentación oficial del Ministerio de Salud de la Nación en su edición digital de “Estadísticas vitales”, de 2024.
Es importante aclarar algunos términos. ¿Es lo mismo inequidad que desigualdad? Según refiere el doctor Daniel Manoukian, citando a Amartya Sen: “En la definición de desigualdad en salud está ausente cualquier juicio moral sobre si las diferencias observadas entre individuos o grupos son razonables o justas. Por el contrario, una inequidad en salud es un tipo específico de desigualdad que denota una diferencia injusta en la salud”. Las inequidades en salud son diferencias sistemáticas que podrían evitarse con medios razonables.
La tasa de mortalidad materna expresa el número anual de mujeres fallecidas por causas relacionadas con el embarazo y el parto por cada 10.000 nacidos vivos. La tasa de mortalidad infantil expresa la cantidad de niños fallecidos durante el primer año de vida por cada 1000 niños nacidos vivos. Estas tasas son parámetros de salud pública de gran trascendencia, dado que expresan las consecuencias de una serie de condicionantes de la salud poblacional.
La información oficial nos indica que en la Argentina la tasa de mortalidad materna por 10.000 nacidos vivos en 2024 fue de 4,4, mientras que en 2023 había sido 3,2. Dijimos que se debían considerar períodos más prolongados debido a habituales fluctuaciones interanuales. Los datos oficiales muestran que 10 años antes (2014) esta tasa había sido de 3,7 y que en 2019 (antes de la pandemia de Covid-19) fue de 3,0. Veamos qué provincias tuvieron en 2024 las peores tasas de mortalidad materna (primera cifra) y la respectiva tasa en 2019 (segunda cifra). En orden decreciente fueron: Formosa, 14,9 (2024) y 5,9 (2019); Chaco, 11,8 y 6,8; Corrientes, 6,4 y 5,5; San Juan, 5,7 y 0,8; Entre Ríos, 4,8 y 1,6.
Las jurisdicciones con mejores tasas de mortalidad materna en 2024 fueron, en orden de tasa creciente, las siguientes (la segunda cifra corresponde a 2019): CABA, 0,9 y 2,6; San Luis, 2,3 y 1,5; La Rioja, 2,9 y 3,8; Tucumán, 3,0 y 6,0; Jujuy, 3,1 y 6,0; Mendoza, 3,2 y 2,2; Córdoba, 3,8 y 2,0; Santa Fe, 3,9 y 2,1, y Chubut, 4,0 y 1,3. Respecto de la tasa de mortalidad infantil, la tasa global de la Argentina fue de 10,6 en 2014; 9,2 en 2019; 8,0 en 2023 y 8,5 en 2024. Ya explicamos el “efecto denominador” por la menor natalidad. Las cinco jurisdicciones con peor tasa de mortalidad infantil en 2024 fueron: Corrientes 14,0 (12,0 en 2019); Chaco 11,8 (12,4 en 2019); La Rioja 11,7 (10,3 en 2019); Formosa 10,7 (13,6 en 2019) y Santiago del Estero 10,7 (6,6 en 2019).
Las cinco jurisdicciones con mejor tasa de mortalidad infantil en 2024 fueron CABA 4,9 (7,3 en 2019); Chubut 5,3 (7,8 en 2019); Tierra del Fuego 5,6 (7,1 en 2019); Jujuy 6,0 (9,9 en 2019) y San Luis 6,3 (8,6 en 2019). Es un concepto reiterado expresar que en nuestro país coexisten perfiles de acceso a la salud homologables a países con muy diferente nivel de desarrollo. Comparando las cifras de mortalidad infantil, observamos que Corrientes presenta una tasa (14) que coincide con la de los siguientes países (datos de 2023): Perú, Moldavia, Santa Lucía, Vietnam, Vanuatu. Los países con peor tasa de mortalidad infantil (2023), según datos del Grupo Banco Mundial (World Bank Open), fueron Somalia (68), República Centroafricana (60), Afganistán (50) y Guinea Ecuatorial (49). La tasa de CABA de mortalidad infantil –4,9– (la mejor de la Argentina) es equivalente a la de Arabia Saudita, Qatar, Rumania, República Eslovaca, China y Bulgaria. La tasa global de mortalidad infantil argentina (8,5 en 2024) es equivalente a la de Albania, Armenia, Brunéi, Costa Rica, Croacia, Georgia, Kazajistán, Omán, Tailandia, Turquía y Ucrania (2023).
Las asimetrías interjurisdiccionales no son una peculiaridad nuestra. En Estados Unidos, por ejemplo, la tasa de mortalidad infantil global de 2023 fue de 5,61 niños fallecidos en el primer año de vida por cada 1000 nacidos vivos. El estado con mejor tasa fue New Hampshire (2,93) y el peor, Mississippi (8,94), según datos de USAFacts. Observamos que hay 6 puntos de diferencia entre esos dos estados, en tanto que en nuestro país la diferencia entre la peor tasa de mortalidad infantil (Corrientes, 14) y la mejor (CABA, 4,9) es de 9 puntos. Uno de los factores de las asimetrías interprovinciales, según el doctor Manoukian, está vinculado al perfil de cobertura de los habitantes respecto de los 3 subsistemas de salud: “No es lo mismo una provincia que tiene un subsector privado o de seguridad social importante que una jurisdicción con un componente de cobertura pública exclusiva mucho más grande”.
Carlos Vasallo Sella ha investigado estos temas en profundidad y es muy impactante la pregunta disparadora que plantea: ¿qué expectativa de vida tiene un niño al nacer para desarrollarse de manera saludable bajo el criterio que podríamos denominar “nacer a ciegas y depender del sistema”? Incluso entrelaza el tema salud con las posibilidades educativas. Sobre la base de esta inquietud, realizó un ranking muy desafiante y novedoso a partir de la pregunta acerca de en qué “provincias conviene nacer sin saber la cuna”, en función de la capacidad sanitaria, buena educación y acceso público. No sorprende que coincidan con las jurisdicciones que tuvieron buenas tasas en el presente análisis.
En síntesis, si el sistema de salud argentino quiere respetar definitivamente el espíritu y la letra federal constitucional, se requiere implementar eficaces medidas compensatorias de las asimetrías interjurisdiccionales para que la salud de los argentinos no dependa del código postal.
─Roberto Borrone es Profesor consulto de la cátedra de Oftalmología de la Facultad de Medicina (UBA). Hospital de Clínicas. Doctor en Medicina (UBA).
Fuente: lanacion.com.ar, 18/03/26
Más información:
La miopía es una enfermedad y no solamente anteojos
La inteligencia artificial revoluciona la docencia médica
.
.
Argentina necesita una Política sanitaria racional
diciembre 12, 2025
Por Roberto Borrone.
Hace exactamente 5 años, en plena pandemia de Covid-19 y cuando aún no se habían aplicado las primeras vacunas en nuestro país, con los profesores doctores Miguel Galmés y Gustavo Piantoni pronunciamos un discurso para la conmemoración del Día del Médico en la Asociación Médica Argentina (AMA). La AMA es una institución ilustre de la medicina argentina; fundada en 1891 con el foco puesto en la educación de posgrado, reúne a las sociedades médicas científicas del país. Aquel Día del Médico, la gran sala auditorio de la AMA estaba desierta y transmitía una angustiante desolación. Éramos solo cuatro colegas en el estrado, pero un gran número de profesionales estuvieron conectados virtualmente al evento. Vivíamos inmersos en una atmósfera de gran incertidumbre. La pandemia había desnudado nuestra fragilidad y la esencialidad del equipo de salud.
Puede resultar ilustrativo comparar la situación del médico de hace 5 años con la actual incorporando nuevos datos. Luego de 5 años, nos seguimos preguntando cuál debe ser el compromiso hacia los médicos de la sociedad en general y del sistema de salud en particular. Es una evidencia compartida por todos los colegas que un escenario hostil hacia el médico repercute en su labor cotidiana. A lo largo del tiempo, he visto que los problemas de los médicos en el ejercicio profesional no solo han persistido, sino que también se han profundizado. Un destacado grupo de médicos argentinos redactó sus reflexiones hace ya 16 años en un libro titulado ¿Por qué ser médico hoy? En el prólogo se destaca una cita a Jean-Paul Sartre, por cierto muy movilizadora: “Todos somos responsables de lo que no tratamos de evitar” (Libros del Zorzal, Bs. As. 2009).
Los médicos fuimos calificados durante la pandemia de Covid-19 como “trabajadores esenciales”. La sociedad potenció con su reconocimiento la dimensión de esa “esencialidad”, y esto se tradujo en los aplausos de las 21 horas. Ya en aquel momento percibíamos que había muchas posibilidades de que esa empatía con los médicos se pudiera extinguir ni bien el riesgo y el temor generado por la pandemia desaparecieran. Y así ocurrió. El regreso a la normalidad depositó a los médicos en la misma situación previa a la pandemia. Lamentablemente, regresamos al punto de partida: un sistema de salud fragmentado e inequitativo, sustentado en muchos ámbitos en el “apostolado del médico” para resolver las múltiples fisuras de un sistema al que todos señalan que transita una crisis crónica y al borde del colapso. En estos 5 años de pospandemia, los tres subsistemas de salud en la Argentina, el público, el de obras sociales y el privado, retomaron su trato hostil hacia los médicos, traducido en ingresos indignos, en un escenario laboral inadecuado e incluso con frecuentes episodios de agresiones de pacientes y familiares hacia el equipo de salud.
.
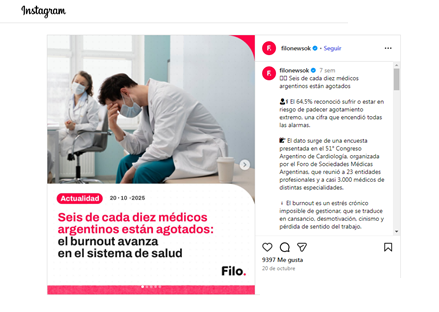
En el reciente Congreso Argentino de Cardiología se dieron a conocer los resultados de una encuesta efectuada por el Foro de Sociedades Médicas Argentinas, en la cual el 64,5% de los 2.920 médicos encuestados en todo el país admitieron que padecían signos y síntomas de burnout (estado de abatimiento físico y emocional) generado por las extenuantes o inseguras condiciones de trabajo. El pluriempleo –consecuencia de las bajas remuneraciones– y “la falta de un horizonte profesional claro” fueron señalados como los principales factores generadores de ese padecimiento. Detrás de este dato de por sí alarmante por lo que implica en términos de un ejercicio de la medicina con riesgo de alejarse de los mínimos estándares de calidad y seguridad, el informe reveló otros dos datos estremecedores e inquietantes de cara al futuro de la atención de la salud en nuestro país: solo el 52% de los médicos encuestados contestó que volvería a estudiar medicina, y el 49,8% admitió que pensó en emigrar debido a las condiciones laborales adversas.
.
Hoy hay que admitir que existe una señal esperanzadora: las sociedades médicas-científicas han comenzado a armonizar sus objetivos académicos, propios de sus orígenes de hace 100 años, enfocándose ahora también en la nueva realidad del escenario laboral-profesional y sus múltiples desafíos. La encuesta mencionada es un ejemplo de este cambio de perspectiva. Aún esto no ha permeado lo suficiente en la comunidad médica como para lograr una masa crítica de involucramiento de los médicos en sus asociaciones profesionales. El clima de época, impregnado de individualismo y de estigmatización de todo esbozo de solidaridad, conspira para que en este escenario de intereses cruzados los médicos dejen de ser el eslabón más frágil de la cadena.
No es bueno para la sociedad que sus médicos estén agotados y sin tiempo suficiente para actualizarse. No es bueno ser atendidos por médicos automatizados o desmoralizados. No es bueno que el médico no disponga de tiempo para escuchar al paciente en consultas de 10 minutos. Tampoco es bueno para la sociedad que haya especialidades críticas con un marcado déficit de profesionales. Los médicos están decidiendo no dedicarse a la clínica médica, la pediatría, la neonatología o la terapia intensiva (entre otras especialidades) simplemente porque la relación entre esfuerzo, riesgo y compensación es absolutamente absurda. Tampoco deciden instalarse en lugares remotos porque no existe un sistema de salud que los ampare en ese esfuerzo. Todo este panorama se mantiene inalterado.
La siguiente pregunta no ha perdido vigencia: ¿cómo es posible que el enfoque de los temas de salud sufra los vaivenes de las administraciones políticas de turno sin un plan sustentable en el tiempo? Los médicos siempre hemos estado esperando que otros resuelvan los problemas de nuestro ámbito profesional. Nos hemos encapsulado en nuestros temas técnicos y académicos. El árbol impidió ver el bosque sin percibir el incendio que avanzaba desde su periferia. Ese deterioro está amenazando seriamente la calidad del trabajo y erosionando la vocación de muchos.
Es imprescindible que los médicos, junto a todos los profesionales y actores del sistema de salud, seamos protagonistas activos de las políticas de Estado en salud por medio de nuestras instituciones. El modo de que esto se concrete (ya expresado en estas páginas) es promover la creación de una agencia nacional de salud, es decir, un ente descentralizado del Estado. Todas las instituciones de los actores del sistema de salud deberían integrar, por medio de sus representantes, esa agencia. Este organismo generaría proyectos y protocolos en forma conjunta con los ministerios de Salud (nacional y provinciales).

.
Hay múltiples temas que requieren decisiones urgentes, por ejemplo: que las residencias médicas sean obligatorias como único camino formativo para lograr la habilitación para ejercer como especialista; que esas residencias se desarrollen en centros asistenciales rigurosamente acreditados; establecer cupos de vacantes en las residencias de cada especialidad de acuerdo con las necesidades del país; estimular la formación en especialidades críticas y fijar sueldos y honorarios acordes con la responsabilidad y la preparación que implica la atención de la salud. Hay dos temas importantes vinculados a la salud que han surgido en estos 5 años. Uno es la ley de calidad y seguridad sanitaria (Ley 27.797, “Ley Nicolás”), recientemente promulgada. Esta ley requiere ser reglamentada con una minuciosa redacción para no dejar espacios grises de libre interpretación. La existencia de la agencia nacional de salud hubiera ofrecido el ámbito ideal para asesorar en esa reglamentación. Hoy se impone la integración de una comisión asesora. El otro hecho disruptivo luego de la pandemia es la irrupción de la inteligencia artificial (IA) con acceso directo a su variante generativa. Un nuevo y poderoso instrumento que no estaba disponible hace 5 años. Su imprescindible regulación para su aplicación en el ámbito de la medicina sería otro objetivo central de la agencia nacional de salud.
Como conclusión, cabe reiterar: solo con racionales políticas de Estado en salud, consensuadas con todos los actores de los tres subsistemas, y que tengan garantizado su cumplimiento –independientemente de los vaivenes políticos–, lograremos dejar atrás nuestras cíclicas frustraciones.

Fuente: lanacion.com.ar, 03/12/25
Más información:
Médicos oftalmólogos e IA: poderosa alianza contra la ceguera
Residencias médicas, cruciales para la calidad del sistema de salud
Residencias médicas, capacitar para la salud
DeepSeek y medicina
La pauperización médica en Argentina
Medicina prepaga: ni ángeles ni demonios
La miopía es una enfermedad y no solamente anteojos
La inteligencia artificial revoluciona la docencia médica

.
Médicos oftalmólogos e IA: poderosa alianza contra la ceguera
septiembre 29, 2025
Por Roberto Borrone.
Día Mundial de la Visión. Se celebra el segundo jueves de octubre, para contribuir a la toma de conciencia sobre las enfermedades que pueden causar discapacidad visual, muchas de ellas prevenibles o tratables cuando el diagnóstico es precoz
.
“La Inteligencia artificial (IA) no reemplazará a los médicos, pero los médicos que la usen reemplazarán a quienes no la utilicen” (Eric Topol). El doctorr Roger Zaldívar ha destacado el concepto de “inteligencia aumentada” y la sinergia entre la IA y los médicos oftalmólogos que mejora y amplifica determinadas capacidades cognitivas. Concretamente en oftalmología la capacidad diagnóstica mediante el procesamiento de imágenes (tan vastamente utilizadas en nuestra especialidad) ya ha llegado a niveles de sensibilidad y especificidad asombrosos (del 80 al 95 %). Esto se aplica en imágenes de la retina para detectar lesiones generadas por la diabetes; también en imágenes del nervio óptico para detectar precozmente lesiones por glaucoma; en la integración de imágenes de tumores orbitarios, lo que permite detectar patrones de benignidad o malignidad y delimitarlos para una planificación quirúrgica precisa; también se aplica IA para la detección y predicción de progresión de la degeneración macular relacionada con la edad; para la detección y la clasificación de la retinopatía del prematuro y para evaluar lentes intraoculares y dimensiones oculares internas (entre otras aplicaciones).
El segundo jueves de octubre de cada año se celebra el “Día mundial de la visión”. Esa fecha fue dispuesta por la Organización Mundial de la Salud (OMS) conjuntamente con la Agencia Internacional de Prevención de la Ceguera (www.iapb.org). Su objetivo es contribuir a la toma de conciencia de las múltiples enfermedades que pueden generar ceguera o discapacidad visual, muchas de las cuales (80%) pueden prevenirse o son pasibles de tratamiento cuando el diagnóstico es precoz.
Es importante conocer cuál es el cronograma de exámenes oftalmológicos indispensables a lo largo de la vida. La Sociedad Argentina de Oftalmología Infantil (SAOI) ofrece una excelente información en las redes. En los recién nacidos se debe efectuar una evaluación oftalmológica para -entre otros objetivos- prevenir la conjuntivitis neonatal, y realizar la prueba del “reflejo rojo pupilar” para descartar la presencia de opacidades que impidan la llegada de un estímulo visual nítido a la retina del neonato (por ejemplo, cataratas congénitas).
En los neonatos prematuros un médico oftalmólogo especialmente entrenado debe realizar un examen de la retina para detectar una patología denominada “retinopatía del prematuro” (ROP). Los prematuros de riesgo son todos los recién nacidos con un peso al nacer igual o menor a 1.500 gramos; todos los recién nacidos con una edad gestacional de 32 semanas o menor, y recién nacidos que al nacer presenten una evolución clínica inestable, incluidos aquellos que requieren apoyo cardiorrespiratorio o que presenten factores de riesgo como la necesidad de oxigenoterapia, retardo del crecimiento intra y extrauterino, transfusiones, infecciones, entre otros. Ningún neonato prematuro debe egresar de las unidades de neonatología sin evaluación oftalmológica. Estos controles de la retina deben continuar periódicamente luego del alta de internación a cargo de un médico oftalmólogo especialmente entrenado.
Siguiendo con el cronograma de control de niños sin patología ocular, los controles oftalmológicos durante el primer año de vida, luego de la evaluación al nacer, se deben efectuar a los 3 meses, a los 6 y a los 12 meses. Preferentemente deben ser realizados por un oftalmólogo infantil quien efectuará un examen de la retina bajo dilatación pupilar a los efectos de descartar la presencia de diversas patologías como por ejemplo un retinoblastoma (tumor ocular maligno más frecuente en los niños).
Respecto de los controles en edad preescolar y escolar, se debe efectuar una evaluación oftalmológica a los 3 y otra a los 5 años de edad. Luego los exámenes se deben reiterar cada 2 años.
En estas edades entra en escena una enfermedad que requiere especial atención: la miopía. Un ojo con miopía es un ojo enfermo en su estructura y en su función. En los pacientes miopes es mayor la frecuencia de desprendimiento de retina y tienen, además, un riesgo aumentado de padecer glaucoma (hipertensión ocular con riesgo de ceguera). También en ellos es mayor la posibilidad de padecer visión subnormal generada por una enfermedad de la parte central de la retina denominada maculopatía miópica y, además, tienen incrementada la posibilidad de padecer cataratas a una edad inferior a la habitual.
.
La prevalencia de miopía en el mundo se está acelerando y las previsiones, de seguir la curva actual, es que en 2050 el 50 % de la población mundial padezca miopía. La novedad es que se han desarrollado en los últimos años alternativas terapéuticas y recomendaciones de estilo de vida para atenuar el avance de la miopía en los niños. Estos, cuando hay antecedentes familiares de miopía deben ser particularmente controlados. Una recomendación es impedir totalmente el tiempo de exposición a pantallas durante los 2 primeros años de vida y limitarlo drásticamente hasta los 5 años de edad (1 hora por día). Otra recomendación importante es realizar actividades al aire libre o exposición a la luz natural al menos 2 horas por día (esto inhibe o enlentece el aumento de la miopía). En cuanto al tratamiento en los niños con factores de riesgo y evidencias de progresión de la miopía las opciones son, por un lado, farmacológicas mediante gotas oftálmicas de atropina muy diluida y, un reciente desarrollo que consiste en anteojos o lentes de contacto especiales con desenfoque periférico. Estos tratamientos deben ser realizados bajo la prescripción y supervisión de un médico oftalmólogo infantil.
Respecto de los controles oftalmológicos en adultos, para quienes no tengan síntomas ni factores de riesgo, se debe efectuar un examen oftalmológico realizado por un médico oftalmólogo al menos cada 2 años. A partir de los 40 años de edad comienzan las dificultades en la lectura (presbicia). Estos controles son una excelente oportunidad para descartar que el paciente padezca glaucoma (aumento de la presión ocular que si no se controla, es una causa de ceguera irreversible). Para quienes tiene síntomas visuales ó factores de riesgo por enfermedades oculares ó sistémicas, es necesario efectuar un examen oftalmológico de inmediato, a cualquier edad. Los factores de riesgo incluyen, entre otros, diabetes; hipertensión arterial, enfermedades inmunológicas e historia familiar de enfermedad ocular. De acuerdo a los hallazgos, el médico oftalmólogo determinará la secuencia de los controles. A partir de los 60 años de edad es importante descartar indicios de una enfermedad degenerativa de la retina denominada maculopatía relacionada con la edad. En estos casos existen tratamientos que deben ser aplicados a tiempo para evitar una ceguera legal (incapacidad de lectura). Paralelamente, las periódicas compañas solidarias organizadas por la oftalmología argentina en poblaciones alejadas de los centros urbanos están logrando reducir los casos de discapacidad visual generados por cataratas no operadas. Múltiples plataformas y equipos con IA incorporada permiten efectuar tamizajes poblacionales de distintas enfermedades oculares.
.
Como conclusión, la IA y los médicos oftalmólogos están logrando una alianza sumamente poderosa para luchar contra la ceguera. Es un proceso con una dinámica arrolladora. El 85 % de los artículos científicos sobre IA y oftalmología se publicaron -según PubMed (EEUU) – a partir de 2020. Retomando el concepto expresado al comienzo de estas líneas sobre la hipotética capacidad sustitutiva del médico por esta tecnología, caba coincidir con Roberto Ebner en que “información médica” no es equivalente a “conocimiento médico”, y esto está en línea con los conceptos desarrollados por Eduardo Levy Yeyati cuando diferencia entre el “conocimiento explícito” y el “conocimiento tácito”. El conocimiento explícito es el conocimiento objetivo, documentado, “los datos” (“el saber qué”). Este es el terreno de la IA pero también de sus alucinaciones (errores). El conocimiento tácito, desarrollado al enfrentar la incertidumbre, incluye la experiencia, intuiciones, percepciones (“el saber cómo”). El conocimiento tácito proporciona el contexto y la experiencia que permiten aplicar eficazmente el conocimiento explícito. En síntesis, estamos ante un instrumento muy poderoso, cuyo techo desconocemos, pero que no reemplaza al “juicio clínico” o “criterio médico” y menos aún a la empatía humana “natural” y a la contención que todos necesitamos como pacientes.

Fuente: lanacion.com.ar, 22/09/25
Más información:
Residencias médicas, cruciales para la calidad del sistema de salud
Residencias médicas, capacitar para la salud
DeepSeek y medicina
La pauperización médica en Argentina
Medicina prepaga: ni ángeles ni demonios
La miopía es una enfermedad y no solamente anteojos
La inteligencia artificial revoluciona la docencia médica
.
Residencias médicas, cruciales para la calidad del sistema de salud
agosto 1, 2025
Por Roberto Borrone.
En materia sanitaria lo más importante es el recurso humano; no hay otra forma de reconocerlo que cuidar su formación y remunerar su trabajo adecuadamente
.
Estamos inmersos en un debate sobre diferentes aspectos de las residencias médicas. Un buen punto de partida sería la definición oficial de lo que significa una residencia: “Las residencias de salud son un sistema de formación integral de posgrado para el graduado reciente en las disciplinas que integran el equipo de salud, que se desarrolla mediante el otorgamiento de becas de formación, cuyo objeto es completar su formación, ejercitándose en el desempeño responsable, eficiente y ético de las disciplinas correspondientes, mediante la adjudicación y ejecución personal supervisada de actos de progresiva complejidad y responsabilidad” (ley 22.127/1979).
Al reclamo de mejora salarial de los residentes se sumó una nueva reglamentación para las residencias que dependen del Ministerio de Salud de la Nación. Un aspecto central de la resolución ministerial fue reinstalar la “beca de formación” como figura de la relación contractual de los residentes. Se establecen dos tipos de becas (a elección del residente): “la beca Ministerio” y “la beca Institución” según el empleador directo que elija tener el residente, mediante un convenio que se renueva anualmente. Es decir que en la residencia médica “queda excluida cualquier configuración o encuadre en el régimen de empleo público, relación laboral o contratación de obra o servicios”. “El residente resulta responsable, sea por acción u omisión, por el adecuado cumplimiento de las funciones que se le asignaran en dicho ámbito”. En cuanto a los aportes, en la “beca Ministerio”, el residente, reconociendo el carácter de beca de formación que reviste la residencia, opta voluntariamente por que se le apliquen los aportes previstos en el régimen previsional, así como la incorporación a la obra social de los trabajadores del Estado nacional.
En esta modalidad de “beca Ministerio” no hay posibilidad de que se sumen eventuales importes adicionales o bonificaciones por parte de la institución donde realice su formación. En la otra alternativa, la beca Institución, “el residente firma contrato directo con el hospital en el que se forma y cobra la beca sin descuentos de aportes y cargas sociales. Los seguros (ART, responsabilidad profesional y salud) son cubiertos por esa misma entidad, pudiendo recibir bonos adicionales si así lo dispone la institución”. La institución formadora recibe del ministerio el monto base de la beca.
.
Se estableció una carga horaria “de hasta 45 horas semanales, con al menos la realización de una guardia semanal de hasta 24 horas corridas y no más de 8 guardias mensuales, que serán alternadas a razón de una guardia en día hábil y otra en fin de semana. En la jornada subsiguiente a la realización de una guardia, el residente cumplirá la mitad de la jornada de la formación”. En cuanto a licencias, se establece “una licencia anual ordinaria de 3 semanas, no pudiendo superar la misma 2 semanas consecutivas; una licencia por maternidad de 90 días no pudiendo ser inferior a 10 días previos al parto; una licencia por paternidad de 3 días corridos y licencia por matrimonio de 12 días corridos” (Boletín Oficial resolución 2109/2025 del MSN Anexo 1).
Esta resolución generó una polarización de opiniones: por un lado, quienes opinan que “es un intento de precarización laboral” (asociaciones médicas, asambleas de residentes y referentes como el director del Hospital de Clínicas –UBA–, profesor Marcelo Melo, y por otro lado el doctor Hugo Magonza, presidente de la Unión Argentina de Salud (UAS), entidad que representa a las empresas del sector de la salud privada, al expresar que la residencia “no representa un trabajo, sino un espacio de formación acompañada por especialistas de planta” y que se trata de becas de aprendizaje “sin relación laboral”. Sociedades médicas científicas como la Sociedad Argentina de Pediatría (SAP) y la Sociedad Argentina de Terapia Intensiva (SATI) emitieron comunicados muy contundentes que destacan la importancia de ofrecer a los residentes la mejor formación y las mejores condiciones laborales posibles.
En síntesis, los residentes son médicos habilitados para ejercer la profesión, realizan en forma autónoma las actividades asistenciales permitidas y tienen total responsabilidad legal por su actividad. Quizá dos preguntas ayuden a aclarar esta controversia: ¿las instituciones con residencias podrían desarrollar a pleno su actividad sin los residentes? ¿Nos conviene como sociedad mejorar las condiciones de actividad de los residentes, o ahuyentar a los recién egresados y que no realicen una residencia? Más allá de este debate, importa reflexionar sobre el rol que tienen las residencias médicas para garantizar una atención de calidad. Cabe un interrogante preocupante: los médicos que egresan de nuestras facultades ¿están en condiciones de ejercer en forma autónoma ?
Las residencias médicas deberían ser obligatorias como único trayecto formativo para lograr la certificación de la especialidad a ejercer. Aquí, el primer problema: ¿cuántos médicos deciden no efectuar una residencia médica? Ellos se sumergen en el mercado laboral ni bien egresan de la facultad, dado que en nuestro país los títulos universitarios son habilitantes (a diferencia de muchos países cuyos títulos certifican la formación académica pero no permiten ejercer hasta haber aprobado un riguroso examen de idoneidad).
.
Todos los médicos que egresan de las universidades argentinas deberían tener asegurada una vacante en una residencia, adjudicados la especialidad y el sitio de formación según el orden de mérito determinado por el examen de ingreso y el promedio general de la carrera. Es unánime la opinión respecto de que no existe ningún plan de formación de posgrado en medicina mejor que una residencia acreditada. Aquí, otro interrogante: ¿ cualquier residencia garantiza per se calidad formativa? No. Se han efectuado importantes avances en materia de acreditación de instituciones, pero aún persisten residencias “fuera del radar” que son un claro ejemplo de la desnaturalización del espíritu de una residencia, para simplemente usar al residente como “mano de obra barata”, dejándolo actuar sin ningún tipo de supervisión ni planificación.
Otro aspecto que requiere una oferta inteligente de cupos de residencia es fomentar, mediante incentivos adecuados, la elección de especialidades críticas por parte de nuestros jóvenes colegas recién egresados. Debe existir un equilibrio entre la oferta de especialidades básicas (clínica médica, medicina general y de familia, pediatría, cuidados intensivos) y el resto de las especialidades. Ciertas jurisdicciones, como Mendoza, planificaron inteligentemente estos aspectos y pusieron el foco en la posresidencia con la incorporación a la carrera sanitaria.
Fue un acierto del Ministerio de Salud de la Nación otorgar un puntaje adicional a los postulantes a residencias que efectuaron sus estudios de grado en universidades argentinas. Una medida complementaria podría ser fijar cupos a los egresados extranjeros en especialidades consideradas críticas para el país. Una noticia reciente es la investigación por presunto fraude en el último examen unificado de residencias respecto del puntaje obtenido por unos 200 aspirantes. La detección de esta irregularidad habla del destacado celo profesional del área técnica del Ministerio de Salud. También es positiva la preocupación de las autoridades por lograr una gestión transparente en las instituciones de salud. No debemos perder de vista lo que con mucho acierto señaló el profesor Luis Sarotto (Htal. de Clínicas, UBA) respecto de los mayores costos operativos de los hospitales que, además de la función asistencial, tienen a su cargo la formación de profesionales que luego se dispersan en todo el país. Un aspecto que no puede quedar fuera de este análisis es que las residencias no deben ser el “parche” que cubra el déficit de profesionales de planta, porque un aspecto esencial de la residencia es la supervisión de los residentes. Acierta Ignacio Katz en que “las residencias constituyen una de las bases estratégicas de las políticas de salud pública”. La creación de una Agencia Nacional de Salud integrada por representantes del equipo de salud y de los financiadores permitiría, junto al Cofesa (ministros provinciales) y la rectoría del ministerio nacional, adoptar políticas de Estado en salud consensuadas y sustentables.
En materia de salud nada hay más importante que el recurso humano. No hay otra forma de reconocer esto que cuidar su formación y remunerar su trabajo en relación con la responsabilidad que su tarea implica. Hay que propiciar su bienestar laboral para optimizar la seguridad de los pacientes. Aun una mirada egoísta nos debería convencer de esto, ya que, inexorablemente, todos somos potenciales pacientes.

Fuente: lanacion.com.ar, 23/07/25
Más información:
Residencias médicas, capacitar para la salud
DeepSeek y medicina
La pauperización médica en Argentina
Medicina prepaga: ni ángeles ni demonios
La miopía es una enfermedad y no solamente anteojos
La inteligencia artificial revoluciona la docencia médica
Hacia un país sin médicos clínicos ni pediatras suficientes
Historia del Cuerpo Médico Forense de la Justicia Nacional
La importancia de contar con una agencia nacional de salud
Medicamentos de venta libre y los riesgos de la automedicación
.
Un modelo racional para la Salud Pública como política de Estado
mayo 7, 2025
Por Roberto Borrone.
Es un imperativo ético ante la sociedad, cualquiera sea el signo de la administración política de turno en las distintas jurisdicciones del país, lograr un sistema sanitario con sus tres requisitos básicos: equidad, calidad y accesibilidad

.
Equidad, calidad y accesibilidad son los tres rasgos esenciales exigibles a un sistema público de salud. La mirada crítica no debe ser un impedimento para analizar y destacar lo que funciona bien (sin desconocer aspectos a corregir). Ante las turbulencias políticas propias de una democracia, y más allá de circunstanciales resultados electorales, que la consecuencia no sea deteriorar lo que debe ser preservado.
El acceso a servicios de salud de calidad en un marco de equidad como el que ofrece actualmente la salud pública de la Ciudad Autónoma de Buenos Aires (CABA) es una realidad concreta e innegable cualquiera sea el color político con el que se lo analice. Vale la pena estudiar el modelo aplicado para que otras jurisdicciones puedan replicar sus aspectos positivos y eventualmente corregir los negativos (siempre los hay), o para preservar el modelo en el hipotético caso de futuros cambios en la administración política de la ciudad. ¿Por qué cambiar lo que funciona bien? Detrás de este modelo de salud pública en la CABA hay claramente una estrategia sanitaria minuciosamente planificada (algo absolutamente infrecuente en nuestro país). Lo destacable del modelo para intentar replicarlo es que depende mucho más de la filosofía organizacional que de los recursos disponibles (aclaración importante cuando se toma a la CABA como referencia de algo).
Para dimensionar en términos estadísticos la magnitud del sistema público de salud de la CABA basta mencionar que se efectúan cien mil prestaciones por día y que un millón de personas se atienden en este sistema (de ellas entre el 30 y el 40% tienen algún tipo de cobertura de salud). El equipo de salud está integrado por 40.000 trabajadores que desarrollan su tarea en más de 80 efectores (instituciones del sistema).
.
La organización de la salud pública de la CABA responde a conceptos y criterios sanitarios en los que coinciden los expertos más destacados del tema. El concepto fundamental es haber diseñado redes integradas de cuidados progresivos con dos aspectos distintivos: la coordinación y la garantía de la continuidad de las prestaciones. Técnicamente, el corazón del sistema se basa en la integración de la estrategia sanitaria con la estrategia informática (tecnologías de la información). La estrategia sanitaria consiste en que la atención de la salud está organizada en centros de complejidad creciente de acuerdo con lo que requiera cada paciente. La base de la planificación ha sido poner el foco en la atención primaria de la salud mediante centros estratégicamente ubicados en la geografía de la CABA. Existen 49 Centros de Salud y Acción Comunitaria (Cesac) y 14 Centros Médicos Barriales (CMB) gracias a los cuales el sistema público de salud de la CABA busca la proximidad con los potenciales usuarios y, paralelamente, descongestiona la demanda en la red de hospitales públicos. De esta forma el vecino resuelve en la cercanía de su hogar un importante porcentaje de los motivos de consulta habituales (80%) y además tiene acceso a prestaciones de prevención y promoción de la salud. Este primer nivel constituye la puerta de entrada al sistema de salud pública de la CABA. El siguiente, denominado “nivel y medio”, ofrece una mayor complejidad para la atención descentralizada exclusivamente ambulatoria. Lo constituyen los Centros de Especialidades Médicas Ambulatorias de Referencia (Cemar), adonde son derivados los pacientes, de acuerdo con su patología, desde los centros del primer nivel.
El siguiente nivel (segundo) lo constituyen los 14 hospitales generales de agudos y 2 hospitales pediátricos para los pacientes que requieren observación o internación. En este nivel la novedad estratégica es que el funcionamiento responde al concepto de hospitales de cuidados progresivos con una mejor integración y armonización de las especialidades. Para patologías muy específicas el sistema cuenta con 18 hospitales especializados. El tercer nivel de la red se enfoca las internaciones crónicas –internaciones de larga estancia–, ya sea por el tipo de patología del paciente (como la recuperación de afecciones neurológicas), o en el caso de los pacientes que por su contexto familiar y social requieren un lugar de por vida.
.
En los 34 hospitales se está desarrollando, mediante obras de infraestructura, una división funcional entre las áreas de atención ambulatoria (“de alto tránsito”) y las áreas de internación, cirugía y terapia intensiva (“de bajo tránsito”). Otro aspecto importante de la organización es la rehabilitación temprana de los pacientes. Una característica distintiva de la estrategia sanitaria es garantizar la continuidad de la atención de cada paciente mediante la trazabilidad de la historia clínica. La historia clínica electrónica es un instrumento esencial para lograr dicha trazabilidad. Los servicios de apoyo (laboratorio, imágenes, hemoterapia) han sido articulados y coordinados para lograr interoperabilidad. Aquí cumplirán un rol esencial los servicios de informática con software específicos, por ejemplo, para diagnóstico por imágenes. El centro regional de hemoterapia (en ejecución) centralizará y coordinará todo el procesamiento de sangre y hemoderivados del sistema. Esto optimizará aún más la eficiencia.
Toda esta planificación obedece a un aspecto conceptual que ha sido enfatizado por el ministro de Salud de la CABA, Fernán Quirós: tener una dinámica de red vs. una dinámica de prestador único. El Sistema de Atención Medica de Emergencias (SAME) es un verdadero estandarte del sistema público de salud de la CABA, reconocido por su eficiencia por todo el abanico de expertos en la materia y fundamentalmente por la comunidad.
.
Como todo sistema complejo, tiene varios aspectos por mejorar. El que más se señala es al aspecto salarial del equipo de salud y, desde la perspectiva del usuario, un tema a perfeccionar es el sistema de turnos programados (a pesar de que en éste aspecto se han enfocado importantes recursos técnicos-informáticos). Un instrumento tecnológico incorporado para aumentar la agilidad y eficiencia es el servicio de telemedicina con teleconsultas que incluyen al SAME.
Información recientemente publicada por Clarín señala que se ha incrementado notoriamente el número de pacientes que son intervenidos quirúrgicamente en los hospitales públicos de la CABA. Los hospitales porteños realizaron más de 50.000 operaciones en 2024. Esto representa un aumento del 30 % comparando estas cifras con las correspondientes al año anterior. Según dicha información, para enfrentar esa mayor demanda se ampliaron los horarios de quirófano y se fortaleció el equipamiento quirúrgico. El análisis sociológico de esa demanda aumentada indica que hay sectores medios de la sociedad que han migrado desde el ámbito privado de atención de la salud hacia la salud pública de financiación estatal. Según el Ministerio de Salud de la CABA, el porcentaje de atención ambulatoria de personas que declaran no residir en la CABA es del 36 %. Respecto de los extranjeros sin DNI argentino, el registro es inferior al 1% y en su mayoría corresponde a atenciones por guardia.
Estos datos nos llevan a reflexionar sobre el rol de Estado en temas básicos como la salud. Desde esa perspectiva son sumamente interesantes los resultados de un trabajo del Centro de Estudios de Estado y Sociedad (Cedes) publicado por La Nación recientemente. Dicho trabajo de campo pone en evidencia que un porcentaje muy importante de la opinión pública (79% de los consultados) desea un Estado que brinde más servicios de salud, educación y obras públicas. Cuando el informe se enfoca en el “intervencionismo estatal”, el 90% de los consultados consideran que el Estado debe involucrarse en salud, educación, pobreza y seguridad. “La gente quiere un Estado mejor pero no prescindir de él”, es una de las conclusiones del informe según explican los sociólogos e investigadores Silvina Ramos y Luis Costa.
El modelo de salud pública de la CABA muestra virtudes indudables de planificación y ejecución, apuntalado asistencialmente por un equipo de profesionales de la salud de excepcional nivel. Es un imperativo ético ante la sociedad, cualquiera sea el signo de la administración política de turno en las distintas jurisdicciones del país, lograr una salud pública con sus tres requisitos básicos: equidad, calidad y accesibilidad.

Fuente: lanacion.com.ar, 06/05/25
Más información:
DeepSeek y medicina
La pauperización médica en Argentina
Medicina prepaga: ni ángeles ni demonios
La miopía es una enfermedad y no solamente anteojos
La inteligencia artificial revoluciona la docencia médica
Hacia un país sin médicos clínicos ni pediatras suficientes
Historia del Cuerpo Médico Forense de la Justicia Nacional
La importancia de contar con una agencia nacional de salud
Medicamentos de venta libre y los riesgos de la automedicación

.
La importancia de contar con una agencia nacional de salud
abril 23, 2025
Por Roberto Borrone.
Es necesario un instrumento que permita diseñar y establecer políticas de Estado consensuadas, en un ámbito institucional independiente de la administración política de turno
.
¿Es razonable que en cada cambio de administración política estemos reconfigurando nuestro sistema de salud con un espíritu “refundacional”?; ¿es razonable que se tomen decisiones importantes en políticas de salud sin consultar a las instituciones representativas de los actores del sistema de salud? Abordar el tema de la salud choca contra una realidad cultural, dado que no es prioritario en las agendas políticas (cualquiera sea su signo) y, como lo ha señalado con acierto Carlos Vasallo Stella, tampoco parece haber alcanzado un estatus de preocupación social extendida al nivel de lo que sucede con la economía y la seguridad.
No se trata aquí de proponer una reforma del sistema de salud (largamente postergada e imprescindible) sino de sugerir un instrumento que, en el camino hacia ese objetivo, permita diseñar y establecer políticas de Estado de salud que sean consensuadas con todos los actores y expertos involucrados en este tema. El otro aspecto importante de la iniciativa es contar con un ámbito institucional que sea independiente de la administración política de turno para que las decisiones sean sustentables en el tiempo y no estén condicionadas por los vaivenes electorales que nos hacen oscilar entre sesgos ideológicos contrapuestos y circunstancias coyunturales de gran volatilidad.

.
La propuesta es denominar a ese organismo Agencia Nacional de Salud. En estas páginas esbozamos con el doctor Agustín Iglesias Diez esta idea hace más de 4 años, pero bajo la denominación de Consejo Asesor. Los hechos han demostrado que hubiera sido muy útil tanto para la administración anterior como para la actual haber contado con una agencia de las características que se propone en este artículo. Del seno de esta agencia surgiría en forma racional y natural la mejor reforma posible al sistema de salud, dado que sería el resultado de la opinión de los expertos y los actores que están inmersos en el sistema.
Como sabiamente lo expresó el doctor Aldo Neri, la mejor estrategia para superar lógicas resistencias al cambio y sobrevivir a conflictos de intereses sería aplicar un “gradualismo bien administrado” para lograr un sistema de salud superador. El perfil de la nueva agencia debería ser el de un organismo descentralizado de la administración pública nacional, con un régimen de autarquía económica y financiera. Sus decisiones deberían ser obligatoriamente consideradas por lo que podríamos denominar “la rama política circunstancial” de la salud conformada por el Ministerio de Salud de la Nación y el conjunto de ministros de Salud de las 24 jurisdicciones que integran el Consejo Federal de Salud (Cofesa) sumado al Consejo Federal Legislativo de Salud (Cofelesa) integrado por las comisiones de salud legislativas. De la interacción de la agencia con las estructuras políticas surgirán indudablemente resoluciones de calidad superior, sustentadas en un consenso amplio. Los objetivos de la agencia y del Ministerio de Salud serían claramente complementarios y no excluyentes. Las actuales autoridades tienen un contexto óptimo para abordar esta iniciativa estructural, dado que la sociedad está ávida de cambios racionales en la administración de los recursos públicos.
Las políticas de Estado en salud requieren, para lograr un diseño sustentable en el tiempo, una mirada equilibrada entre la gestión política circunstancial y la de los actores del sector, dado que es un tema cruzado por intereses muchas veces contrapuestos. La interacción de ambas perspectivas resulta imprescindible: la perspectiva técnica del largo plazo (la agencia) y la perspectiva coyuntural (la administración política de turno). Sin un acceso equitativo a un cuidado de la salud de calidad es impensable convertirnos en un país desarrollado.
El derecho a la salud fue definido en la constitución de la Organización Mundial de la Salud (OMS) en 1948 en los siguientes términos: “el goce del grado máximo de salud que se pueda lograr es uno de los derechos fundamentales de todo ser humano”. La Declaración Universal de Derechos Humanos (1948) se refiere al derecho a la salud como parte del derecho a un nivel de vida adecuado. El logro del objetivo de “salud para todos” –lema de la Conferencia Internacional sobre Atención Primaria de la Salud de Alma Ata, 1978–, depende del compromiso de considerar la salud como un derecho fundamental. En la Argentina, la Constitución Nacional de 1994 en su art. 75, inc. 22, otorga jerarquía constitucional a todos los tratados internacionales referidos al derecho a la salud suscriptos por nuestro país.
Un documento del grupo PAIS (Pacto Argentino por la Inclusión en Salud), organización interdisciplinaria de primer nivel enfocada en el sistema de salud, cuyo presidente es el doctor Adolfo Sánchez de León, expresa acertadamente: “La salud es un derecho inclusivo que se extiende no sólo a una atención médica oportuna y apropiada, sino también a los determinantes sociales de la salud (condiciones ambientales y laborales saludables). Otra importante organización de expertos en salud pública de imprescindible consulta y referencia es el Grupo Medeos, coordinado por el académico Jorge Neira. Se trata del capítulo de políticas públicas de salud del Foro para el Desarrollo de las Ciencias presidido por el doctor Miguel Ángel Secchi. En un documento emitido por el grupo Medeos se enfatiza: “Partimos de la premisa de que cualquier reforma o modificación sanitaria en la Argentina requiere del consenso previo de los actores del sector”.
¿Cómo debería estar constituida esta Agencia Nacional de Salud? La deberían integrar los representantes de todas las sociedades científicas del equipo de salud, de las instituciones universitarias de todas las profesiones que integran el equipo de salud, de las organizaciones de sanitaristas y economistas de la salud; de los directivos de las diferentes cámaras de financiadores e instituciones prestadoras de la salud, de las obras sociales, de las asociaciones gremiales del sector, de la industria vinculada a la salud y de las asociaciones de pacientes. Cada tema a tratarse merece y requiere la opinión de los actores directamente involucrados, para evitar el absurdo de que quienes deberían haber sido consultados se enteren con las decisiones ya consumadas. Esto ha generado múltiples marchas y contramarchas a lo largo de décadas.

.
La Argentina es un país federal en el cual las provincias no delegaron en el gobierno nacional las atribuciones vinculadas a la salud. Esto implica aspectos como el poder de policía sanitaria (habilitación de establecimientos) y la matriculación de médicos y demás profesionales del equipo de salud. En ese contexto de organización político-administrativa, el Cofesa, bajo la rectoría del ministro de Salud de la Nación, sería el interlocutor “político” imprescindible para interactuar con la Agencia Nacional de Salud. Las actuales autoridades nacionales han respetado el saludable ejercicio de reunirse periódicamente con el Cofesa. La interacción de este organismo político con la Agencia Nacional de Salud permitiría delinear políticas de Estado en salud de mayor consistencia que las eventuales políticas de gobierno en salud condicionadas por la coyuntura de cada administración política.
Diseñar políticas de Estado en salud significa disponer de una “hoja de ruta” que permita una planificación previsible a largo plazo y optimizar el uso de recursos. El “principio de escasez”, tal como nos enseñó Vasallo Stella, está íntimamente vinculado a un problema que excede nuestras fronteras, dado que los recursos en salud son limitados y “nunca serán suficientes para poder cubrir todas las necesidades”; por lo tanto, “la escasez obliga a priorizar las necesidades o metas para permitir la sustentabilidad del sistema”.
Es hora de disponer de un instrumento imprescindible en materia de toma de decisiones en salud. La futura Agencia Nacional de Salud, debería tener la posibilidad de generar en forma autónoma, iniciativas de consideración obligatoria por parte de la administración política de turno. Crear una Agencia Nacional de Salud sería un paso en la dirección correcta hacia un país previsible y desarrollado en el cual cada ciudadano tenga el cuidado de su salud garantizado y, sobre esa base, la posibilidad de concretar todas sus potencialidades. No hay nada más liberal que eso.

Fuente: lanacion.com.ar, 23/04/25
Más información:
DeepSeek y medicina
La pauperización médica en Argentina
Medicina prepaga: ni ángeles ni demonios
La miopía es una enfermedad y no solamente anteojos
La inteligencia artificial revoluciona la docencia médica
Hacia un país sin médicos clínicos ni pediatras suficientes
Historia del Cuerpo Médico Forense de la Justicia Nacional
Medicamentos de venta libre y los riesgos de la automedicación

.
DeepSeek y medicina
abril 10, 2025
Por Roberto Borrone.
“La inteligencia consiste no solo en el conocimiento, sino también en la destreza de aplicar los conocimientos en la práctica” (Aristóteles). Luis Ignacio Brusco enfatiza en su magnífico libro Homo IA que el término “inteligencia” es heterogéneo y que mezcla muchas funciones (memoria, pensamiento deductivo, capacidades lingüísticas, capacidad visoespacial). Agreguemos a esto el concepto incorporado en 1995 por Daniel Coleman denominado “inteligencia emocional”. La Inteligencia artificial (IA) trata de imitar a la inteligencia humana en funciones como memoria, aprendizaje, resolución de problemas y toma de decisiones. Incluso muchos descreen que la empatía sea una de las limitaciones de la IA.

.
Ariel Torres enfatizó recientemente en LA NACIÓN (01/02/25), que una noticia tecno de alto impacto en el inicio de este año fue indudablemente la irrupción del modelo de lenguaje de inteligencia artificial (IA) DeepSeek generado por una pequeña empresa china, High Flyer, según su denominación en inglés y Haán Fang (Cuadrado Mágico), su nombre chino. El antecedente previo de impacto equivalente fue el desarrollo de la compañía Open AI cuando el 30 de noviembre de 2022 lanzó el ChatGPT. Un detalle sorprendente es que la startup china informó que sólo utilizó una fracción de los chips informáticos empleados por las empresas de IA. Los ingenieros de DeepSeek comunicaron que sólo necesitaron 2000 chips en lugar de los 16.000 o más utilizados por las compañías de IA preexistentes. (Cade Metz,The New York Times). En otras palabras, DeepSeek habría utilizado 8 a 10 veces menos de recursos de hardware especializado. La explicación disponible para esa novedad es que DeepSeek se basó en una metodología más eficaz para analizar los datos repartiendo el análisis entre varios modelos especializados de IA. Se lo denomina método de “mezcla de expertos” y habilita al modelo para decidir qué redes de procesamiento debe activar para cada tarea. El 20 de enero DeepSeek lanzó su modelo denominado DeepSeek R1. La información indica que R1 fue entrenado tomando como base el funcionamiento del Chatbot V3, de la misma startup china, mediante técnicas de aprendizaje por refuerzo ,donde a partir de las señales de retroalimentación que recibe (recompensa o penalización) el sistema ajusta su comportamiento. (http://es.wired.com)
Open AI ha expresado sus sospechas de que DeepSeek ha entrenado sus modelos estudiando los resultados de los modelos estadounidenses, mediante un proceso conocido como “destilación”. Se trata de una técnica prohibida expresamente en los términos de uso de sus modelos GPT. Vishal Yadav y Nikhil Pandley (Microsoft) se han referido a esto explicando que la destilación es un técnica diseñada para transferir los conocimientos de un gran modelo preentrenado (“el maestro”) a un modelo más pequeño (“el alumno”). Otro aspecto a destacar es que DeepSeek ha abierto su sistema de IA, esto significa que ha compartido el código informático con otras empresas e investigadores (“código abierto”) permitiendo que los desarrolladores trabajen de manera colaborativa. El código abierto está disponible para que cualquiera lo descargue y lo use.
El 5 de febrero le efectuamos un test a DeepSeek solicitándole que responda un cuestionario integrado por 45 preguntas médicas de la especialidad oftalmología. Se utilizó como fuente la bibliografía científica a la que habitualmente recurrimos para elaborar los exámenes de posgrado en la carrera de especialista de la Primera Cátedra de Oftalmología de la Facultad de Medicina de la Universidad de Buenos Aires (UBA) con sede en el Hospital de Clínicas. La novedad que incorporamos fue que el nivel de complejidad de los escenarios clínicos planteados en cada pregunta de este examen fue superior al utilizado habitualmente en nuestros exámenes. Otro rasgo singular de este examen fue que una proporción significativa de los escenarios clínicos planteados corresponde a síndromes sistémicos, es decir, enfermedades que, además del compromiso ocular, afectan a diferentes estructuras del organismo por lo que para su diagnóstico se requiere un profundo conocimiento tanto de oftalmología como de medicina en general. A DeepSeek se le solicitó emitir un diagnóstico para cada uno de los 45 casos clínicos planteados.
El resultado fue que DeepSeek respondió correctamente el 86 % de las preguntas (39/45). Las respuestas de DeepSeek a cada pregunta incluyó extensos párrafos en los que expresó todo el razonamiento que utilizó al valorar los síntomas, signos y resultados de estudios complementarios de cada caso clínico. En ese “razonamiento” DeepSeek emitió diagnósticos presuntivos y diagnósticos diferenciales hasta que finalmente llegó a su diagnóstico final. Un aspecto sorprendente es el lenguaje utilizado durante el razonamiento, simulando el escenario de estar interactuando con un colega experto en el tema, o la situación habitual de un ateneo clínico en una institución de salud. En la primera fase de sus respuestas, consistente en dar las respuestas con todo el “razonamiento” efectuado hasta llegar al diagnóstico final de las 45 preguntas, DeepSeek empleó 214 segundos, En la segunda fase de sus respuestas, realizada sin interrupción luego de la primera fase, DeepSeek ofreció un listado con sus 45 diagnósticos finales, tardando en total 14 segundos. En síntesis, tardó menos de 5 segundos para cada respuesta en la primera fase de respuestas con el razonamiento (4.75 segundos) y la tercera parte de 1 segundo (0.31 seg.) por cada respuesta en la segunda fase (sólo los diagnósticos).
Con el mismo examen fue testeado el modelo GPT4o de Open AI. El resultado fue que el 68 % de sus respuestas fueron correctas (31/45). En este caso el texto de las respuestas fue directamente el diagnóstico de cada caso clínico.
Un detalle interesante fue que DeepSeek y GPT4o coincidieron en 5 preguntas en sus respuestas incorrectas (sin coincidir en sus respectivas respuestas), es decir que en el 83 % de las respuestas incorrectas de DeepSeek (5/6), GPT4o también se equivocó. Se prestó especial atención a la construcción de las preguntas (planteo de casos clínicos) para minimizar un problema en lo que se denomina “prompt”, es decir, la instrucción o pregunta que se le hace a una herramienta de inteligencia artificial para que produzca algo.
Con el mismo examen fue evaluado un médico oftalmólogo con 25 años de experiencia en la especialidad y reconocido por su erudición superlativa en esta disciplina médica. Sus respuestas correctas correspondieron al 66 % de las preguntas (30/45). El tiempo que le demandó responder las 45 preguntas del examen fue de 49 minutos. Al finalizar calificó al examen como de alta dificultad.
La experiencia es ilustrativa en varios aspectos pero debemos considerar que es una “foto” circunstancial en el contexto de una tecnología que avanza con una dinámica sorprendent,e por lo que este “ranking” entre los modelos de inteligencias artificiales variará seguramente en muy poco tiempo (quizás cuando este artículo sea publicado). Valga la aclaración por las suspicacias que esto genera en el contexto geopolítico actual y la competencia tecnológica existente por la supremacía en IA.
.
Algunas reflexiones finales. No hay dudas respecto a la formidable herramienta que representa la IA para actuar cooperativamente con el médico al poner a su disposición su sorprendente capacidad para procesar una cantidad asombrosa de datos en forma instantánea. Ante la crisis actual que atraviesa la relación médico-paciente, la IA está abriendo la posibilidad para los médicos de humanizar nuestra práctica profesional poniendo el foco, además del conocimiento y las destrezas, en competencias como la empatía y el “criterio médico”, con una mirada holística del paciente. La sorprendente velocidad de estos avances tecnológicos me remite a una frase que repetía mi padre refiriéndose – hace ya muchos años-, a la brevedad de los viajes en avión cubriendo largas distancias: “el cuerpo llega antes que el alma”. Podríamos parafrasearla diciendo que cada novedad de esta revolución tecnológica liderada por la inteligencia artificial nos llega antes de recuperarnos del asombro que nos ha generado el último eslabón. A modo de epílogo, valga una advertencia: la fascinación por la tecnología no nos debe hacer olvidar el rol “humano” del médico ante el paciente.

Fuente: lanacion.com.ar, 03/04/25
Más información:
La pauperización médica en Argentina
Medicina prepaga: ni ángeles ni demonios
La miopía es una enfermedad y no solamente anteojos
La inteligencia artificial revoluciona la docencia médica
Hacia un país sin médicos clínicos ni pediatras suficientes
Historia del Cuerpo Médico Forense de la Justicia Nacional
Medicamentos de venta libre y los riesgos de la automedicación

.
Medicamentos de venta libre y los riesgos de la automedicación
febrero 20, 2025
Por Roberto Borrone.
Según un antiguo mito, la medicina habría nacido cuando Apolo decidió que el Centauro Quirón enseñase a Asclepio, hijo del dios, a curar las enfermedades de los hombres, ya sea mediante “suaves fármacos”, “adecuadas incisiones” o también mediante una incipiente “dietética”. Estas fueron, en la antigüedad clásica, las tres orientaciones básicas de la actividad terapéutica.
Pharmakon es una palabra griega que significa “cura” o “veneno”. Esa oposición binaria (remedio vs. veneno) sigue vigente en la actualidad con los fármacos (medicamentos) que adquirimos en las farmacias. Aquel vocablo griego es un buen punto de partida para ejemplificar un concepto muy importante: un medicamento puede curar o dañar (incluso matar) y esas consecuencias extremas dependerán, entre múltiples causas, de lo racional de su indicación, de la concentración de la droga, de su posología, de su interacción con el organismo y con otras drogas, entre otros parámetros.
.
Los medicamentos de venta libre merecen un cuidadoso análisis en varios planos. De acuerdo con la definición de la página oficial del Ministerio de Salud/Anmat (Administración Nacional de Medicamentos, Alimentos y Tecnología Médica) –en consonancia con el artículo 35 del decreto 9763/64 reglamentario de la ley 16.463–, “la denominación de medicamentos de venta libre corresponde a aquellos productos destinados a aliviar dolencias que no exigen necesariamente en la práctica la intervención de un profesional médico. Además, por su forma, uso, condiciones, dosis prevista y su amplio margen de seguridad, este tipo de medicamentos no entrañan ningún tipo de peligro para los consumidores”.
Luego de que el Ministerio de Salud de la Nación le encomendara a la Anmat (resolución 284 / 24) la revisión de la condición de venta –cuando corresponda– de productos que cumplan con niveles comprobados de calidad, seguridad y eficacia, y que no hayan registrado efectos adversos graves al menos durante los últimos 5 años, una serie de disposiciones de la Anmat durante 2024 autorizó la condición de “venta libre” para algunos medicamentos cuya dispensa se efectuaba “bajo receta”. Cabe aclarar que el procedimiento de la Anmat en todas estas disposiciones fue exhaustivo y acorde con la normativa vigente. Pero este escenario nos conduce al primer plano del análisis. La compra de un medicamento de venta libre se produce, en general, en un contexto definido por una palabra: automedicación. El paciente tiene un síntoma y su objetivo es resolverlo (“apagarlo”) sin consulta médica previa. Esto nos lleva a reflexionar sobre la significación de los síntomas en medicina. El dolor es una señal de alarma subjetiva que nos envía nuestro organismo y que puede obedecer a múltiples causas. “Apagando” el síntoma no estamos resolviendo la causa que lo origina. Este razonamiento es aplicable a otras situaciones, por ejemplo, la sensación de ardor digestivo, cefalea, mareos, cólicos abdominales, etc. Por otra parte, los signos son alteraciones visibles, como lo es un ojo inflamado (“ojo rojo”) o una anormalidad en la piel. Son la expresión objetiva de un proceso patológico. Intentar resolver síntomas y signos, sin conocer la causa que los origina podría llevar a consecuencias no deseadas. Hay quienes esgrimen el argumento de que se apela a la automedicación responsable basada en la información al usuario, por intermedio de prospectos claros, o la orientación del farmacéutico al momento de la compra del medicamento de venta libre. ¿Es aplicable esto a nuestra idiosincrasia?
Un razonamiento frecuente del consumidor de medicamentos de venta libre es que si la automedicación lo alivió anteriormente, ¿por qué no repetirla ante la reaparición del mismo síntoma? En cuanto al hábito de leer el prospecto, según una encuesta de la Fundación UADE, 3 de cada 10 lo leen a veces y una proporción similar (28%) no lo hace nunca. Está muy claro que la posibilidad de la automedicación facilitada mediante el incremento de medicamentos de venta libre aleja en muchos casos al paciente de la consulta médica oportuna. Este es el punto central del primer plano del análisis. Un escenario frecuente, por ejemplo en gastroenterología, es la consulta tardía del paciente con patologías tumorales avanzadas. Pacientes que han perdido la oportunidad de un diagnóstico precoz al “distraerse” durante mucho tiempo “apagando síntomas” con la automedicación y perdiendo su ventana de oportunidad terapéutica óptima. La insistente propaganda de medicamentos en los diferentes medios de comunicación contribuye decididamente a estos escenarios. Lo ha expresado claramente el Dr. Carlos Damín (profesor titular de Toxicología de la UBA y director del Hospital Fernández): “La publicidad banaliza los fármacos y los transforman en un producto del mercado”.
.
Para concluir este primer punto del análisis, con la automedicación sistemática podemos enmascarar una patología grave y perder la oportunidad de un diagnóstico precoz.
El segundo punto tiene que ver con que “los medicamentos no son golosinas” (como muy gráficamente lo expresaba una campaña del Colegio de Farmacéuticos de la provincia de Santa Fe). Esto nos lleva a conceptos básicos de la farmacología. En todo medicamento se deben considerar: 1) sus indicaciones precisas (lo cual requiere un diagnóstico certero); 2) la concentración de la droga óptima para cada paciente (que varía según edad, peso y patología); 3) la posología (cuántas veces por día se debe administrar y cuál es la vía de administración); 4) sus contraindicaciones; 5) sus posibles efectos adversos, y 6) las consecuencias de su interacción con otros medicamentos que el paciente esté eventualmente recibiendo. Este último aspecto es muy importante y en un contexto de automedicación habitualmente no es tenido en cuenta. El consumo de un medicamento nuevo puede interferir en la acción de otros medicamentos que se estén consumiendo, por ejemplo, disminuyendo su absorción y por lo tanto reduciendo el efecto terapéutico, o por el contrario aumentado su biodisponibilidad con el riesgo de aumentar la posibilidad de efectos adversos. Desde el comienzo de la década del 80 diversas investigaciones han reportado una asociación entre insuficiencia renal y el uso de ciertos analgésicos y antiinflamatorios no esteroides. La conclusión de este segundo punto del análisis es que la salud e incluso la vida pueden ser puestas en riesgo por la automedicación.
El tercer punto para analizar no se enfoca en un tema estrictamente médico-asistencial pero está vinculado a la economía de la salud y su importancia no es menor. Un medicamento de venta libre carece del descuento de la obra social o de la empresa de medicina prepaga. Además le “ahorra” al financiador del sistema de salud el costo de una consulta médica y de eventuales estudios complementarios. La contracara es que un diagnóstico tardío o un efecto adverso generará un gasto mayor que el “ahorrado” inicialmente por el sistema. ¿Es un simple tema actuarial? ¿El riesgo no debe ser considerado por ser infrecuente?
El cuarto punto del análisis tiene que ver con otro aspecto de la economía de la salud. ¿Cuánto representa en cantidad de unidades vendidas y en facturación el conjunto de ventas de medicamentos de venta libre? Detrás de este tema se moviliza una cantidad de dinero muy significativa que surge de “pagos de bolsillo” por parte del consumidor. Según un informe de la Secretaría de Política Económica del Ministerio de Economía de 2022, la participación de los medicamentos de venta libre era del 27% según millones de unidades vendidas y representaba el 11% de la facturación total de la industria farmacéutica. La Cámara Industrial de Laboratorios Farmacéuticos Argentinos (Cilfa) presenta cifras similares, y según la Confederación Farmacéutica Argentina (COFA) uno de cada cuatro medicamentos que se venden en las farmacias argentinas es de venta libre. El Ministerio de Salud de la Nación y la Anmat han efectuado el procedimiento correcto previo al cambio en la condición de venta de una serie de medicamentos. El tema es tener una mirada panorámica sobre las implicancias directas y fundamentalmente indirectas de todo lo que propicie la automedicación (venta libre y publicidad).
Como conclusión, no hay dudas de que la accesibilidad se optimiza con los medicamentos de venta libre ante un escenario de un sistema de salud colapsado tanto en la consulta por guardia como en la programada. Pero accesibilidad y racionalidad son dos términos de una ecuación que, disociados en un contexto de automedicación, pueden generar riesgos muy serios para la salud.

Fuente: lanacion.com.ar, 06/01/25
Más información:
La pauperización médica en Argentina
Medicina prepaga: ni ángeles ni demonios
La miopía es una enfermedad y no solamente anteojos
La inteligencia artificial revoluciona la docencia médica
Hacia un país sin médicos clínicos ni pediatras suficientes
Historia del Cuerpo Médico Forense de la Justicia Nacional
.
.
Medicina prepaga: ni ángeles ni demonios
enero 6, 2025
Por Roberto Borrone.
John Quincy Archibald y su esposa, Denise, presencian cómo su hijo Michael se desploma en un partido de béisbol en Chicago y lo trasladan inmediatamente al hospital. Después de una serie de estudios, el Dr. Raymond Turner y Rebecca Payne, la administradora del hospital, informan a John que su hijo tenía una patología cardíaca severa y que morirá si no se somete a un trasplante. El procedimiento es muy costoso: US$250.000, con un pago inicial de US$75.000 requerido para incluir el nombre de Michael en la lista de receptores de órganos. John les dice que contaba con un seguro, pero después de revisar su póliza le explican que, debido a que la compañía para la que trabajaba redujo a John su turno de trabajo, su seguro de salud había cambiado y la nueva póliza no cubría la cirugía, lo que obligaba a John y a Denise a conseguir los US$75.000. La familia intenta recaudar el dinero, pero solo logra obtener un tercio del monto necesario. El hospital, ante la falta del pago requerido, planea dar el alta a Michael. Una indignada y angustiada Denise insta a John a hacer algo. En un intento desesperado por evitar la muerte de su hijo, John entra a la sala de emergencias del hospital con una pistola, toma a once rehenes y exige que el nombre de su hijo sea incorporado en la lista de receptores.
Con el transcurrir de las horas se establece una relación empática entre los rehenes y este padre angustiado, quien también respeta la necesidad de atención médica de ellos. John acepta liberar algunos rehenes para que se agregue el nombre de su hijo a la lista. En paralelo a la tensa negociación, el jefe de policía autoriza que un francotirador del grupo policial de élite (SWAT) se introduzca en el hospital. John logra aprehenderlo y lo utiliza como escudo humano al salir junto a él a la vista de un gran número de oficiales que le apuntan con armas y una multitud que lo apoya. John exige que su hijo sea llevado a la sala de emergencias. La policía acepta su solicitud. Una vez que llega su hijo, John revela a los rehenes su intención de suicidarse para que su corazón sea utilizado para salvar a su hijo. Convence al Dr. Turner para que realice la operación, y dos de los rehenes son testigos de su decisión. John se despide de Michael por última vez, entra en el quirófano y carga una bala en el arma. Esto demuestra que su pistola no estaba cargada y que nunca tuvo la intención de matar. John aprieta el gatillo, pero el seguro lo bloquea. En esos segundos decisivos su esposa se entera de que una donante fue trasladada al hospital para la ablación de órganos y evita que John se suicide. Liberados el resto de los rehenes, a Michael se le efectúa el trasplante exitosamente. Después de observar el procedimiento con Denise, John es puesto bajo custodia policial. La historia se convierte en objeto de un debate nacional sobre la calidad y accesibilidad de los seguros privados de salud y la atención médica. Tiempo más tarde, luego del juicio John es absuelto de los cargos de intento de asesinato, pero se lo condena por la toma de rehenes.
Este es el argumento resumido de la película John Q., estrenada en 2002 y protagonizada magistralmente por Denzel Washington, bajo la dirección de Nick Cassavetes.
.
Veintidós años después, en diciembre de 2024, los medios informan sobre el asesinato en Manhattan de Brian Thompson, el máximo directivo de una de las principales empresas gerenciadoras y aseguradoras de medicina privada de los Estados Unidos (United Healthcare). El homicida, Luigi Mangione, un joven de 26 años, licenciado en informática por la Universidad de Pensilvania, dejó un mensaje críptico con palabras muy significativas en la munición encontrada: “delay” (retrasar), “deny” (negar) y “depose” (deponer). Estas palabras fueron inmediatamente vinculadas con la estrategia comercial de las compañías de seguros de salud privados ante la necesidad de determinadas prestaciones médicas por parte de sus afiliados. Se las menciona como la estrategia de las tres “d” de estas compañías en las que el núcleo es el negocio financiero. El homicidio quedó envuelto en una inesperada reacción de grupos de ciudadanos que expresaron en las calles su disconformidad con la estrategia comercial de sus compañías de seguros de salud privados. El asesino se había convertido inesperadamente en una suerte de “vengador” de los abusos de esas compañías. Según un artículo de CNN, “el asesinato desató lo que algunos observadores describen como la ira y frustración acumuladas de los estadounidenses con la industria del seguro de salud de la nación”. Según otro artículo de BBC News, Mangione tenía un manifiesto de tres páginas escrito a mano que incluía quejas contra el sistema de salud en los Estados Unidos.
.
¿Qué reflexiones podemos hacer sobre la atención de la salud gerenciada por empresas? Las empresas de medicina prepaga (en Argentina) son emprendimientos comerciales con fines de lucro y no hay nada condenable en esto en tanto y en cuanto la calidad de sus servicios sea irreprochable, al igual que el cumplimiento de sus obligaciones contractuales con sus afiliados. Ninguna empresa de medicina prepaga obliga a nadie a afiliarse y tampoco obligan a los médicos a integrar sus cartillas de prestadores. Sus prestaciones tienen la suficiente calidad como para ser elegidas por mucha gente, aunque implique un gran esfuerzo en la economía familiar y a pesar del evidente deterioro de sus servicios en los últimos años y los crecientes reclamos. La inexistencia de una alternativa equivalente apuntala dicha adherencia. Respecto de los profesionales, las empresas de medicina prepaga no son responsables de la debilidad de los médicos para defender sus honorarios en la relación contractual. Mano de obra profesional de alta calificación a bajo costo no es lo que abunda en otras áreas de la economía.
Las polémicas en torno a la desregulación de las cuotas han desnudado el verdadero núcleo del problema: la medicina prepaga es para 6 a 7 millones de argentinos (14% de la población) una opción a la que se aferran en muchos casos en forma desesperada ante la alternativa de lo que consideran quedar “a la intemperie”. El sistema público de salud de financiación estatal no es considerado una opción “elegible” por el segmento de afiliados a la medicina prepaga. Esto merece una observación: son numerosas las instituciones de salud públicas que, a pesar del abandono del Estado, logran brindar un servicio digno gracias al esfuerzo y el profesionalismo del equipo de salud. Pero el “heroísmo” de los profesionales no es suficiente.
¿Qué certezas tenemos, hasta el momento, con la nueva administración en materia de salud? La desregulación, la libre elección de la obra social o la prepaga, la eliminación de triangulaciones e intermediaciones parasitarias y la auditoría de obras sociales son algunos de los principios y acciones rectoras. Otra de las certezas es que la orientación es respetar el “federalismo sanitario”. La idea transmitida es un Ministerio de Salud de la Nación concentrado en una función de rectoría y todas las instituciones asistenciales públicas quedando en la órbita provincial o municipal, según cada caso. El problema es que hay una gran disparidad entre las provincias respecto de sus recursos disponibles. Una reflexión al respecto: evitemos que la inequidad siga estando generada (ente otras razones) por el código postal de cada paciente, en el sentido de que la calidad prestacional esté determinada por el lugar de residencia.
El otro subsistema de salud –la seguridad social–, constituido por las obras sociales, tiene también sus luces y sus sombras. Allí existen “islas” de una solidaridad segmentada en la que la calidad prestacional está vinculada al poder económico de cada rama de actividad (en el caso de las obras sociales sindicales). Sería injusto generalizar desacreditando su funcionamiento. Hay obras sociales que funcionan bien. Paralelamente está germinando la idea de los seguros de salud provinciales.

.
Una reflexión final: el Estado nacional no puede retirarse de su obligación de garantizar un sistema público de salud de calidad en todo el país. Sobre la base de esa columna vertebral, los otros subsistemas podrían perfectamente convivir y armonizar sus servicios. Un modelo a imitar para el subsistema público podría ser, por ejemplo, el de Costa Rica, con redes integradas de instituciones asistenciales. En el caso específico de la medicina prepaga, lo razonable sería que fuera una opción complementaria (de un sólido sistema público) y dejar de ser una opción “desesperada” ante la ausencia de alternativas “elegibles”. Un escenario virtuoso en una economía liberal de mercado requiere la existencia de competencia. No hay virtud cuando se “pesca en la pecera”.

Fuente: lanacion.com.ar, 06/01/25
Más información:
La pauperización médica en Argentina
La miopía es una enfermedad y no solamente anteojos
La inteligencia artificial revoluciona la docencia médica
Hacia un país sin médicos clínicos ni pediatras suficientes
Historia del Cuerpo Médico Forense de la Justicia Nacional
.
.
Hacia un país sin médicos clínicos ni pediatras suficientes
octubre 31, 2024
Por Roberto Borrone.
Estamos ante una realidad inocultable: hay una proporción creciente de jóvenes profesionales que se inclinan por especialidades que ofrecen potencialmente mejor remuneración y mejor calidad de vida
.
Estamos transitando un preocupante camino hacia un escenario sin médicos clínicos ni pediatras suficientes para satisfacer la demanda.
Al analizar los datos del reciente concurso de 2024 para el ingreso a las residencias médicas surgen evidencias muy claras respecto de las especialidades elegidas por los aspirantes. Estos datos no hacen más que confirmar la tendencia que se venía observando en los últimos años.
Se trata de un fenómeno que ocurre también más allá de nuestras fronteras. Un reciente artículo de Katherine Jordan titulado “Where are all the pediatricians?” (¿Dónde están los pediatras?) fue publicado en la prestigiosa revista oficial de la Asociación Médica Americana –EE.UU.– y citado por el dr. Edgardo Flamenco en la plataforma médica Intramed. Paralelamente, 4 años atrás, fueron muy impactantes los datos presentados por el Dr. Pedro Silberman y colaboradores en un artículo publicado durante la pandemia del Covid-19 en la Revista Argentina de Salud Pública, en el cual se expresaba que “de los 181.189 médicos en actividad en la Argentina, quienes se desempeñan en una especialidad relevante para el tratamiento del Covid-19 representan solo el 8 % (14.460 médicos)” y de los 3078 médicos residentes que en 2020 se desempeñaban en residencias financiadas por el Ministerio de Salud de la Nación, solo el 13,8 % (427 profesionales) estaban recibiendo formación en una especialidad relevante para la pandemia. Con este marco de situación podemos sumergirnos en datos muy recientes del examen único de 2024 para el ingreso a las residencias. Es el concurso más importante desde el aspecto cuantitativo para el ingreso a las residencias médicas en la Argentina. ¿Qué conclusiones podemos sacar de su análisis ? ¿Qué datos de interés nos aporta cotejarlo con el mismo examen de 2018?
En el análisis desagregado surge que la proporción de aspirantes argentinos descendió del 80,88% (2018) al 67,29% (2024): los médicos aspirantes a las residencias nacidos en el exterior crecieron de un 19,12% en 2018 (1064/5566) a un 32,71% en 2024 (2292/7007). ¿Qué porcentaje de esos médicos extranjeros, al terminar la residencia, regresan a sus respectivos países –donde tienen sus familias y reciben mejor remuneración–? Es razonable intuir que un porcentaje importante de los médicos extranjeros que adquieren su entrenamiento en las residencias argentinas luego no ejercerán en el país. Esto no implica ningún juicio de valor respecto de los colegas extranjeros que se especializan en la Argentina. Los cinco países de nacimiento de los aspirantes extranjeros a las residencias en el concurso de 2024 con mayor peso cuantitativo fueron, en orden porcentual decreciente: Ecuador, 11,77%; Colombia, 7,78%; Bolivia, 7,44%; Brasil, 2,21%, y Venezuela, 1,58 %. En 2018 Ecuador se ubicaba en el tercer lugar (2,41%) y en la quinta posición en lugar de Venezuela se ubicaba Perú (0,68%). Las instituciones formadoras (facultades de Medicina) de los aspirantes que rindieron el examen de 2024 fueron estatales argentinas en un 53,10%; extranjeras, 30,40%, y privadas argentinas, 16,40%. Respecto del género de los aspirantes de 2024, las colegas representaron un 62,75%, consolidando la tendencia hacia la feminización de la medicina. Respecto de la preferencia de especialidad por parte de los aspirantes cuando se inscriben para el concurso de ingreso a las residencias, los datos muestran una preocupante tendencia.
.
Las 15 especialidades más elegidas por los médicos aspirantes argentinos en el examen único de 2024 fueron: anestesiología (11,81%), cirugía general (9,01%), pediatría (8,80%), clínica médica (8,46%), tocoginecología (8%), cardiología (6,94%), oftalmología (5,90%), ortopedia y traumatología (4,94%), diagnóstico por imágenes (4,88%), psiquiatría (4,16%), medicina general y/o familiar (3,90%), dermatología (3,54%), terapia intensiva (2,16%), neurocirugía (1,87%) y neurología (1,76%). Las especialidades más elegidas por los médicos aspirantes extranjeros fueron –en orden decreciente de frecuencia–: cirugía general, ortopedia y traumatología, diagnóstico por imágenes, dermatología, pediatría, anestesiología, cardiología, tocoginecología, otorrinolaringología, clínica médica y urología.
Es muy notoria la escasa diferencia porcentual en las preferencias entre las grandes especialidades clínicas y el resto de las especialidades teniendo en cuenta que la demanda en atención primaria es abrumadoramente mayor para la clínica médica, la medicina general y/o familiar y la pediatría. Esto se refleja muy claramente al comparar los cargos ofrecidos en el concurso de 2024 (primera cifra) versus los exámenes rendidos para ocupar esos cargos (segunda cifra): pediatría, 760/514; clínica médica, 613/443; medicina general y/o familiar, 415/187; tocoginecología, 333/466; cirugía general, 304/639; terapia intensiva, 256/138; ortopedia y traumatología, 246/427; cardiología, 204/425; anestesiología, 203/647; psiquiatría 201/238; diagnóstico por imágenes, 172/411; emergentología, 92/42; oftalmología, 86/334; anatomía patológica, 71/57; urología, 54/173. Se trata de un listado parcial, con las especialidades con mayor oferta de cargos.
Una inferencia ante estos datos contundentes es que los aspirantes prefieren las especialidades que tienen una o más de las siguientes características: que sean especialidades quirúrgicas; en el caso de las especialidades clínicas, prefieren aquellas en las que el médico especialista tiene la posibilidad de efectuar estudios complementarios que requieren equipamiento, y/o especialidades con prácticas que buscan objetivos estéticos. Ante esos datos, decidí cotejar “en el terreno” esa tendencia. Al finalizar mi clase inaugural en la Cátedra de Oftalmología en el Hospital de Clínicas (UBA), les pregunté a los alumnos qué especialidad iban a elegir. Es importante destacar que nuestra asignatura se cursa en el último año de la carrera. De los 70 alumnos presentes solo el 7% manifestó que va a optar por clínica médica y el 4%, por pediatría.
.
Estamos ante una realidad que es inocultable: hay una proporción creciente de médicos aspirantes a las residencias que se inclinan por especialidades que ofrecen potencialmente una mejor remuneración del trabajo profesional y, en muchos casos, una mejor calidad de vida. Los datos de las preferencias de los aspirantes extranjeros comparten esa tendencia.
No hace mucho, en estas páginas, había definido la consulta médica como “la cenicienta de la medicina”. El punto es que la dramática desvalorización social y económica del acto médico más trascendente –la consulta médica– ha determinado un alejamiento de las jóvenes generaciones de médicos respecto de especialidades donde precisamente la consulta médica es la única prestación. Este es el caso de la clínica médica, la medicina general y/o familiar, y la pediatría.
Se dice, con justificada insistencia, que tener datos confiables es esencial para poder planificar. Los datos que nos ofrece el Observatorio Federal de Talento Humano en Salud del Ministerio de Salud de la Nación son un insumo vital para elaborar políticas públicas de salud. A partir de estos datos se deberían implementar estrategias creativas para estimular la elección de esas especialidades críticas. En esa línea de acción, el Ministerio de Salud de Mendoza promovió el dictado de la ley 9526, titulada “Sistema provincial de residencias formativas”, cuya reglamentación fue publicada recientemente en el Boletín Oficial. Uno de los objetivos de esta ley es intentar revertir la falta de profesionales en determinadas especialidades básicas, como pediatría. El instrumento descripto en la ley es crear “becas formativas diferenciales” para promover –mediante una remuneración significativamente mayor respecto de las residencias de otras especialidades– la elección de residencias críticas por parte de los médicos jóvenes. Sería importante también considerar la vida profesional luego de la residencia para que quienes elijan esas especialidades tengan también un escenario profesional adecuado, desde lo económico y desde la calidad de vida. Debemos urgentemente corregir la tendencia que nos muestran los datos para evitar que, en un futuro cercano, lograr un turno con un médico clínico o un pediatra confiable se convierta en un penoso desafío.

Fuente: lanacion.com.ar, 08/10/24
Más información:
La pauperización médica en Argentina
La miopía es una enfermedad y no solamente anteojos
La inteligencia artificial revoluciona la docencia médica
Historia del Cuerpo Médico Forense de la Justicia Nacional
.
.